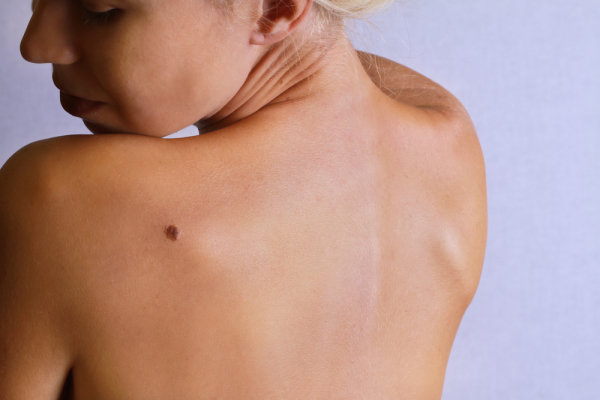
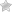Меланоцитарный невус – это доброкачественное образование. Но, не смотря на это, при определенных обстоятельствах невус может переродиться в меланому. Чаще всего этот вид невуса врожденный, но не исключено, что он может появляться на протяжении всей жизни. Лечение меланоцитарных невусов заключается в их удалении. Каким из способ воспользоваться лучше определяет специалист.
В целях профилактики нужно меньше находиться под солнцем, места на теле, с большими невусами, необходимо прятать. Еще одно важное замечание – при наличии родинок и невусов не стоит посещать солярий.
Меланоцитарный невус – что это?
Меланоцитарные невусы (или родинки) представлены многими разновидностями и есть почти у всех людей – они выявляются у ¾ части населения земного шара.
Такие образования на коже являются доброкачественными опухолями, но в последние годы, в связи с неуклонным ростом количества больных с раковыми заболеваниями кожи, специалисты настоятельно рекомендуют всем людям внимательней относиться к таким привычным для многих из нас родинкам.
Они могут быть врожденными или приобретенными и изменять свой внешний вид с течением времени. А под влиянием определенных факторов клетки, из которых они состоят, способны перерождаться в раковые.
В этой статье мы ознакомим вас с причинами появления, разновидностями, симптомами и способами лечения наиболее распространенных меланоцитарных невусов.
Разновидности меланоцитарного невуса
- Пограничный. Имеет вид равномерно окрашенного черного или коричневого пятнышка 1-5 мм и располагается на границе дермы и эпидермиса. Из-за такой локализации имеет высокий риск перерождения. Появляется с рождения и растет (до 1,5 см) вместе с остальными частями тела.
- Внутридермальный. Имеет вид нароста в виде ягоды ежевики или купола. Размер такого образования может достигать 1 см, оно часто покрывается волосами. Появляется в зрелом возрасте или у подростков.
- Особенностью сложного меланоцитарного невуса является его схожесть с коричневым или черным бугорком или бородавкой, которая высоко возвышается над поверхностью кожи. Поверхность нароста может быть как гладкой, так и неровной. Имеет способность перерождаться в внутридермальное образование.
Переходной формой от пограничного к внутридермальному образованию является смешанный невус. Он глубже погружен в дерму, занимая промежуточное положение между этими невусами, а размеры его не превышают 1 см.
К особо редким относят пятнистый невус, состоящий из множества коричневых пятен с вкраплениями мелких, более темных точек. Он не представляет практически никакого риска в плане перерастания в меланому, в отличие от также довольно редкого невуса Рида – черного пятна или бляшки с гладкой поверхностью.
Следует с особым вниманием относиться к врожденному меланоцитарному невусу, особенно тому, размеры которого превышают 10 см. Также в медицине существует такое понятие, как возвратный невус, когда нарост был удален, но появился снова. В этом случае рекомендуется повторное лечение.
Причины возникновения невусов
- при внутриутробном инфицировании плода;
- прием матерью некоторых лекарственных препаратов;
- злоупотребление алкоголем в период беременности;
- сахарный диабет;
- нехватка витаминов;
- генетическая предрасположенность.
Локализация будущего невуса часто оказывается заложенной в ДНК. Приобретенные родинки появляются при длительном ультрафиолетовом облучении, гормональных нарушениях, воздействии ионизирующего излучения, повреждениях кожи.
Эти состояния способствуют перемещению меланоцитов во внешние слои кожи, делая пигментные пятна темными.
Признаки заболевания
Важным аспектом меланоцитарного невуса является отношение с меланомой. Значительный процент пациентов с меланомой сообщают о длительном присутствии меланоцитарного невуса на участке кожи где впоследствии развилась меланома. Гистологические исследования находят остатки меланоцитарного невуса в трети удаленных меланом.
Повышенное количество меланоцитарных невусов означает повышенный риск меланомы. В большей степени это утверждение относится к диспластическим разновидностям.
Особенности меланоцитарных невусов у детей
Особенности меланоцитарных невусов у беременных
Существует мнение, что в период беременности невусы увеличиваются в размерах и темнеют. Однако это лишь предположения. Ввиду того, что гормональный фон претерпевает изменения, необходимо тщательно следить за любым новообразованием и видоизменением существующих невусов. В случае каких-либо перемен, немедленно проконсультироваться с врачом.
Кто в зоне риска
Риск перерождения родинок особенно велик для тех людей, у которых близкие родственники страдали от меланомы, а также для рыжеволосых, голубоглазых и светлокожих. Опасность малигнизации подстерегает обладателей веснушек и тех людей, у которых было 3 и более солнечных ожогов в жизни.
Диагностика
В процессе проведения диагностики меланоцитарного невуса, врач обязан выполнить следующие задачи:
-
- выявить разновидность невуса и предложить варианты его удаления;
- своевременно определить момент начала образования меланомы;
- определить показания к осуществлению вспомогательных методов диагностики.
В начале обследования врач ведет разговор с пациентом и осуществляет тщательный осмотр.
В процессе разговора уточняются следующие подробности:
- срок давности возникновения меланоцитарного невуса. Наиболее важной деталью выступает определение: присутствует ли невус с рождения, либо был образован в течение жизни;
- происходило ли видоизменение невуса;
- проводились ли ранее какие-либо методы диагностики и лечения, и каковы их результаты. В данном случае врачу следует предоставить соответствующие документы.
Контакт напрямую с пациентом является неотъемлемой частью обследования. Ни один грамотный специалист не возьмется ставить диагноз и лечить меланоцитарный невус по фотографии.
После детального разговора пациенту будет проведен тщательный осмотр. Врач оценит форму, величину, местоположение и наличие волос на невусе.
Только после проведения всех вышеперечисленных мероприятий можно поставь верный диагноз, и назначить соответствующее лечение. Если понадобится, врач предложит вспомогательные методы диагностики:
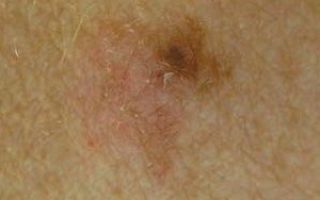
- анализ с поверхности невуса – причинами назначения данной процедуры могут послужить кровоточивость и мелкие повреждения поверхности невуса. Полученный материал подвергается тщательному изучению под микроскопом, которое позволяет определить разновидность невуса и вероятность его преобразования в меланому;
- люминесцентная микроскопия. Данный метод диагностики также подразумевает изучение под микроскопом, но только не анализа, а самого участка кожи с новообразованием. Для этой цели используют дерматоскоп, который позволяет не только рассмотреть невус, но и обладает функцией подсветки. Для усиления свечения на пигмент наносят каплю масла;
- компьютерное диагностирование. Такая методика позволяет проектировать изображение невуса и сохранять его в памяти компьютера. Далее картинку сравнивают с имеющимися образцами, ставят диагноз и прописывают лечение;
- диагностика лабораторным пособом. Чаще всего используют для определения процесса преобразования меланоцитарного невуса в меланому. С этой целью проводят изучение крови на наличие онкомаркеров – особых веществ, образующихся при озлокачествлении пигмента. При их обнаружении можно точно поставить соответствующий диагноз.
Также следует регулярно проходить обследование человеку, на теле которого более 50 родинок, а также пожилым людям, имеющим недавно возникшие образования.
Лечение меланоцитарных невусов
- Клиническая картина невуса: величина, разновидность, риск малигнизации.
- Оснащение лечебного учреждения необходимым оборудованием.
Некоторые клиники из-за отсутствия необходимой аппаратуры могут предлагать своим пациентам только классическое удаление невуса хирургическим путем. В таких случаях больному лучше пройти консультацию в специализированных дерматологических или онкологических центрах.
Для удаления меланоцитарных невусов могут применяться следующие методики:
- Криодеструкция. Для заморозки новообразования применяется жидкий азот или угольная кислота. После обработки невуса на нем образуется корка, под которой растет слой здоровой кожи. Такая малоинвазивная операция не вызывает значительных дискомфортных ощущений, но в ряде случаев требует повторения процедуры.
- Лазерное лечение. Для удаления новообразования применяются лазерные лучи. Такая малоинвазивная операция не вызывает дискомфортных ощущений и позволяет полностью удалить невус. После ее выполнения на теле не остаются рубцы, но участок кожи под родинкой может становиться более светлым, чем тон кожных покровов.
- Электрокоагуляция. Для удаления новообразования применяется электрический ток, нагревающий и прижигающий его ткани. Такая малоинвазивная операция позволяет не затрагивать здоровые окружающие ткани, исключает появление кровотечений, но сопровождается болезненными ощущениями и не может проводиться для избавления от больших невусов.
- Радиохирургическое лечение. Для удаления новообразования применяется радионож, под воздействием которого происходит деструкция тканей невуса. После выполнения такого малоинвазивного и безболезненного вмешательства на теле не остаются рубцы. Однако применение радионожа невозможно при гигантских невусах.
- Хирургическое удаление. Для удаления новообразования применяется скальпель. С его помощью врач иссекает невус и часть близлежащих здоровых тканей. Вмешательство проводится под местной анестезией, а детям рекомендуется общий наркоз. Такая методика удаления невусов рекомендуется при разрастаниях родинок или при их нахождении в труднодоступных местах.
После удаления меланоцитарных невусов больному рекомендуется проведение перевязок и обработка операционной ранки антисептическими растворами. До самопроизвольного удаления корочки нельзя допускать контакт ранки с водой.
Профилактика меланоцитарного невуса
- Избегать длительного нахождения под солнечными лучами.
- Укрывать места с крупными невусами от загара. Также не стоит забывать, что в пасмурную летнюю погоду ультрафиолет тоже впитывается в кожу.
- Не надеяться на помощь кремов и лосьонов от загара, так как они лишь выполняют прямую свою функцию.
- Избегать посещений солярия людям с множественными пигментными пятнами.
В наше время нет каких-то специальных методов профилактики образования меланоцитарного невуса.
Если наблюдается даже малейшее видоизменение либо возникновение большого числа невусов, стоит немедленно посетить врача.
Источники:myfamictor.ru; papillomy.com; melanomam.ru; skinoncology.ru; polismed.ru
Источник: https://MedLib.pro/melanotsitarnyiy-nevus/
Меланоцитарный невус: что это такое, удаление с кожи
Предыдущая статья Следующая статья
В мире нет ни одного человека с абсолютно чистым покровом тела. Часто люди, у которых много новообразований, задаются вопросом: что это такое интрадермальный меланоцитарный невус кожи, и чем он отличается от коричневых родинок. Обычно их много у народа европеоидной расы – ⅔ от всего населения. Люди подвержены возникновению кондилом на дерме в странах, где преобладает солнечная погода, таких как Бразилия, Аргентина, Мексика и Южные Штаты Америки.
Недуг представляет собой дерматологический доброкачественный нарост. Формируется он двумя видами клеток: дермой и эпидермисом. Он образовывается на разных местах (в основном на лице и шее) из-за большой концентрации меланина. Медицинское название он взял от меланоцитов (естественные клетки, которые образуют цвет). В народе их именуют родимыми или пигментными пятнами. Они характерны для людей со светлым покровом тела и образуются на любом участке. У негроидной и азиатской расы невусы встречаются на ладонях, стопах и на верхних и нижних веках глаз.
Что такое меланоциты кожи – разновидности
Существует два типа родимых пятен:
- Обычный. Это одиночные новообразования, находящиеся на зоне шеи, лица, в подмышечных впадинах, в паховой области и на ягодицах. Это родинка диаметром не более одного сантиметра. Цветовой диапазон варьируется от розового до темно-бежевого. Ее структура и форма гладкая, ровная, не пальпируется, без волосяного покрова. Такой тип меланоцита распространен у большинства жителей мира.
- Клеточный тип. Это более опасная форма невуса. Со временем, при плохом уходе, он перерастает в злокачественную меланому. Пигментные пятна могут быть разбросаны по спине или в районе туловища россыпью. Обычно вокруг крупного новообразования группируются мелкие. Их окрас намного темнее. Их размер достигает несколько сантиметров.
Ученые в Швейцарии провели исследования и доказали, что меланоцитарный невус относится к врожденным заболеваниям и формируется еще в утробе беременной женщины. В основном у детей до одного года патология кожных покровов не наблюдается. К десяти годам их количество в среднем у девочек увеличивается до десяти родинок, а у мальчиков – до четырех. Самый быстрый рост пятен идет в подростковый период, когда начинается гормональная перестройка организма. Пик новообразований на теле приходится на 35-ти летний возраст взрослого человека. У мужчин их число достигает до 40-ка, а у женщин до 60-ти. Потом они могут самопроизвольно исчезнуть. К группе риска относятся женщины в период менопаузы от 45-ти до 55-ти лет.
Причины развития патологий и их симптомы
Меланоцитарный пигментный невус долгое время может не проявляться. Внешний вид его зависит от количества меланина, накопившихся в невоцитах (аномальное изменение из меланобластов). Чем глубже находится группа клеток в дерме, тем выпуклее родинка. Цвет новообразований определяют элементы, преобладающие в коже.
Можно увидеть темно-розовые и желтые (присутствие феомеламина), коричневые и черные (эумеланин). Поверхность пигментных пятен также разнообразна: может быть гладкой, шероховатой, бугристой, с рисунками и прожилинами, с соском.
Причины развития меланоцитарного невуса связаны с национальностью, расовой принадлежностью, местом проживания, генетической особенностью и природными факторами. Часто встречаются пигменты у людей, чьи прародители болели меланомой (злокачественное образование).
Современные ученые, выявившие доминантный ген, на ранней стадии беременности могут диагностировать у плода наличие этого заболевания в будущем. Факторов для развития пороков кожи множество:
- Злоупотребление солнечными лучами, которые приводят к ожогам. Люди не следуют простым правилам нахождения на пляже. Загорать можно до одиннадцати утра и после пяти часов вечера.
- Постоянное местопребывание в южных широтах и горных возвышенностях, где идет интенсивное облучение.
- Во время беременности у женщины изменяется гормональный фон. Происходит дисбаланс количества прогестерона и эстрогена. Употребление в этот период алкоголя и сигарет влияет на состояние дермы. Если у будущей матери уже существуют родимые пятна на растущем животе, бедрах и груди, то и они будут увеличиваться в объемах. Но если невусы покрываются наростами, кровоточат или меняют форму и цвет, то онколог их удаляет лазером.
- Люди, страдающие заболеваниями мочеполовой системы, подвержены этой патологии.
- У любителей солярия (искусственный загар) часто возникают новообразования. Врачи рекомендуют получать ультрафиолет 2-3 раза в месяц и пользоваться специальными кремами.
- Пузыри, приобретенные в результате химических ожогов (боевые газы).
- Снижение иммунитета при лечении онкобольных, особенно у детей, страдающих гематологическим недугом.
- Трансплантация чужих клеток мозга или органов.
- Люди, страдающие СПИДом и ВИЧ-инфицированные пациенты.
- Склерозирующий лишай.
- Послеоперационные шрамы. Особенно если в период реабилитации они подвержены неправильной обработке.
Классификация
Существуют несколько видов пигментных пятен:
- Пограничный меланоцитарный невус – это, когда группа клеток заключена между двумя пластами кожи (верхний слой – это эпидермис, а средний – дерма). Родинка может быть как приобретенной, так и врожденной. Она небольшого размера, гладкая, край четкий и ровный. Почти не прощупывается при пальпации. Она имеет темно-коричневый или вовсе черный цвет. В детском возрасте она не беспокоит, но с взрослением стоит обращать на нее внимание и не натирать жесткой одеждой.
- Бородавчатый. Форма у таких кондилом рыхлая, круглая, сильно выступающая над поверхностью. Окрас определяют светло-розовые оттенки. Такие пигментные пятна не могут стать злокачественными из-за отсутствия специальных клеток – это их особенность. Как правило, они появляются на голове и шее.
- Гигантский меланоцитарный невус. Отличается большими размерами, повышенной клеточностью и выглядит неэстетично. Часто встречаются люди с большими пятнами на лице (редко на спине и животе), недуг затрагивает обширную часть лба, щеки и подбородка. Образование бывает только врожденное или проявляется на первые месяцы жизни ребенка. Частота таких родинок составляет 1 случай на 25000 детей. Медики до сих пор не пришли к единому способу лечения и удаления таких новообразований.
- Юношеское пигментное пятно. Может возникать на слизистых, половых органах и губах. Оно не содержит раковые клетки, поэтому при неправильном уходе (натирание одеждой, царапание предметом) не трансформируется в злокачественное образование.
- Смешанный или сложный меланоцитарный невус. Кондилома начинает расти в верхнем слое кожи (эпидермисе) и прорастает глубоко внутрь (в дерму). Отсюда он имеет второе медицинское обозначение как дермо-эпидермальный. Этот тип недуга считается самым опасным, так как может переродится в рак (меланому). Размер родинок невелик, от 2 до 10 мм в диаметре. Выпуклую форму, поднятую над поверхностью, часто путают с бородавками. Однако они отличаются от последних темно-коричневым или черным цветом. В основном растут на голове, лице, на них располагаются щетинистые волоски.
- Монгольское пятно. Размер его более десяти сантиметров, окрас имеет светло-коричневый и под пальцами не ощущается. Не имеют специальных клеток, поэтому абсолютно не опасны для жизни человека.
- Глазной. Небольшие пятнышки разного цвета располагаются на радужной оболочке. Редко вскакивает бесцветная родинка на сетчатке. Ее может заметить и удалить специальными аппаратами офтальмолог.
- Внутридермальный меланоцитарный невус кожи – что это за нарост? Его можно обнаружить в зоне головы, шеи, в подмышечной впадине, в паху. Размер новообразования доходит до 10 мм в ширину и вырастает в юношеском возрасте при гормональном всплеске в организме. Отличительная черта этого пигмента от других состоит в том, что покров будет шероховатым, пористым, неровным и похожим на конус. Со временем он отделяется от дермы и держится на тонкой ножке. Поэтому его путают с бородавкой. Приблизительно через 10 лет старые клетки отмирают и появляются на поверхности трещины и впадины, где накапливаются болезнетворные микробы, приводящие к воспалению. Чтобы такого не произошло, необходимо вовремя обратиться к специалисту для обследования и устранения родинки.
- Волосяной эпидермальный невус. Его чаще можно встретить у мальчиков с рождения. Он выглядит как маленькие, гладкие, темно-бежевые пятнышки – скопления на ноге или руке. С взрослением, у юноши к 15 годам они сливаются в единое целое и образуют потемневшее, выпуклое, с растущими волосами новообразование. Размер его может доходить до 20 сантиметров. К их росту приводит выброс мужского полового гормона – андрогена.
- Невус Ита (представляет из себя «грязное пятно», располагается на ключице, в области грудной клетки) и Ота (возникает на одной щеке лица). Ими страдают азиатские народы.
Большинство случаев (до 80 процентов) не представляют угрозы для здоровья людей и не сопровождаются никакими болевыми ощущениями. Но стоит отметить самые опасные разновидности, которые становятся меланомой: гигантский, синий, пограничный и невус Ота. Определим причины, при которых может появиться рак:
- Когда меняется окраска родинки от коричневого до синего цвета.
- Стремительное разрастание в течение одного месяца.
- Появление боли, покалывания, пощипывания или зуда.
- Когда идет намокание или кровоточивость родимого пятна.
- Изменяется форма и поверхность (становится бугристым, с щелями и впадинами). Контуры вокруг кондиломы заметно белеют или начинают шелушиться.
- Возникает воспаление.
Если есть такие симптомы, стоит немедленно обратиться к онкологу.
Лечение
Прежде чем перейти непосредственно к терапии невуса, доктор ведет беседу с пациентом. Для него важно выявить и установить тип родинки. Опрос состоит из ряда вопросов, на которые больной обязан ответить:
- Давно ли идут изменения цвета или формы.
- Было ли ранее обращение к дерматологу, и как оказывалась медицинская помощь. Надо предоставить выписки из анамнеза.
- Страдали ли ближайшие родственники от меланомы.
После врач начинает осмотр и при необходимости назначает точную диагностику пятна. Для этого берет соскоб и отправляет в клиническую лабораторию для выявления под микроскопом типа невуса. Недостаток этого метода существенен, так как после взятия мазка появляются микротрещины и выделение влаги с поверхности родинки. Это может привести к быстрому разрастанию меланомы. Поэтому такую диагностику стоит проводить в онкологической клинике, где можно в один день удалить новообразование. Более точная, безопасная и безболезненная процедура – это люминесцентная микроскопия. Здесь специалисты рассматривают узел под увеличительным аппаратом, не беря соскоб и не травмируя родимое пятно. Для этого его смазывают маслом и проводят исследование дерматоскопом, который подсвечивает кожу. Третий способ диагностики – компьютерное обследование. Это самый совершенный и современный метод. Но государственные клиники редко могут себе позволить закупить необходимую аппаратуру из-за ее высокой стоимости. Зачастую больные обращаются за удалением мелких кондилом, которые сосредотачиваются на половых органах мужчин и женщин, на груди или в анусе. Дерматологи рекомендуют отечественный крем «Вартоцид» для их устранения. Этот иммуномодулятор назначают взрослым, достигшим 18-летия и ведущим активную половую жизнь. По истечении одного месяца бородавки значительно уменьшаются в размерах. А через четыре – вовсе исчезают. Удаление меланоцитарного невуса проводят несколькими способами:
- Хирургический метод. Новообразования удаляют проверенным и надежным путем, при помощи специального ножа. Маленьким детям делают операцию под общим наркозом, а взрослым – под местной анестезией. Онкологам приходится вырезать глубоко не только саму родинку, но и ткань вокруг нее на три или пять сантиметров. Затем накладывают швы, после которых остаются рубцы и шрамы. Это является единственным недостатком этого лечения.
- Криодеструкция. Это современный, эстетический и безболезненный способ устранения родимого пятна при помощи заморозки жидким азотом. Оперируемая часть отмирает, а под ней растет новый кожный покров, не оставляя следа. Единственный минус этого метода, что удаляются небольшие, поверхностные новообразования. А глубокие убирают в несколько этапов, сначала один слой, а через несколько недель – второй.
- Лазерная терапия. Этой технологией пользуются в косметических кабинетах. После лечения не остаются шрамы. Но выжигание подходит только для маленьких невусов. А крупные, если их до конца не устранить, могут вырасти снова.
После операции следует выполнять точные указания врача: прижигать дезинфицирующими и подсушивающими средствами, не соприкасаться с водой до полного отмирания корочки.
Если у вас возникли подозрения по поводу вашей изменившейся родинки, срочно обращайтесь к специалистам для консультации. Они отправят вас на обследование. После каждого летнего сезона осматривайте свою кожу на предмет увеличения количества новых разнообразных пятен. Наблюдайте за их ростом, структурой, формой и цветом. Поделиться в социальных сетях
Источник: http://skinproblems.ru/diseases/melanotsitarnyy-nevus-chto-eto-takoe-udalenie-s-kozhi
Меланоцитарный невус: что это, причины, лечение
Практически у каждого человека можно наблюдать новообразования на коже: родинки, родимые пятна. Меланоцитарный невус представляет собой образование, обычно доброкачественного характера, появляющееся в виде пигментных пятен на кожном покрове.
Наличие меланоцитарного новообразования может быть как приобретенным, так и врожденным. Также возможно изменение невусов — они способны изменять форму через некоторые промежутки времени, и в некоторых случаях даже склонны к озлокачествлению.
Чаще всего причиной появления меланоцитарных образований являются нарушения гормонального фона.
Особенности и симптоматика может быть разной, в зависимости от возраста человека и разновидности образования. Они бывают различного цвета, диаметра и формы. Способ лечения меланоцитарных невусов для каждого человека выбирается индивидуально, но чаще для борьбы с такими патологиями и другими образованиями кожных покровов назначают малоинвазивные операции.
Причины появления
Исследования ученых в области дерматологии установили причины возникновения пигментных пятен.
Практические все разновидности меланоцитарных пятен возникают из-за врожденных нарушений, связанных с развитием кожного покрова. Врожденный вид меланоцитарного пятна может возникать вследствие воздействия следующих факторов:
- изменения концентрации таких гормонов как прогестерон и эстроген во время беременности;
- заболевания матери во время вынашивания плода, связанные с мочеполовыми органами;
- воздействие на беременную женщину негативных факторов окружающей среды;
- генетическая предрасположенность, наследственность.
Вышеперечисленные факторы провоцируют нарушенное формирование меланобластов (пигментных клеток), вследствие чего возникает их застой в определенных участках кожных покровов. Таким образом, появляются пигментные пятна.
Возникновение обычных приобретенных меланоцитарных невусов происходит, если на человека оказывают воздействие следующие факторы:
- гормональные нарушения — чаще это приходится на период полового созревания, когда на разных участках тела появляется некоторое количество пятен;
- продолжительное воздействие ультрафиолетового облучения;
- наступление менопаузы и период беременности;
- кожные воспалительные процессы, к которым можно отнести дерматиты, угревые болезни;
- аллергические поражения кожного покрова;
- длительный и бесконтрольный прием оральных контрацептивов на гормональной основе;
- наличие этой патологии у ближайших родственников.
Врожденные и приобретенные виды в 15% случаев склонны к злокачественному перерождению. В таком случае они представляют опасность для жизни и нуждаются в экстренной терапии. При наличии меланоцитарного нароста у ребенка на лице или шее, когда пятно имеет большие размеры, рекомендовано удалить его посредством лазерной хирургии.
Классификация
Меланоцитарные невусы классифицируют в зависимости от их размеров и цвета, который может варьироваться от светло-коричневого до черного, а также от локализации в толще кожного покрова. % Существуют такие типы образований:
- Пограничный невус — пятно коричневого цвета, располагающееся на любых участках кожи. Меланоциты в этом случае скапливаются между внутренними слоями кожного покрова.
- Интрадермальный невус — эта разновидность меланоцитарного невуса чаще наблюдается, нежели другие. Меланоцитарные интрадермальные невусы локализуются в среднем слое кожи – дерме.
- Сложнопигментный — сложный невус представляет собой образование выпуклой формы, при этом его цвет может различаться, а на поверхности образования могут расти волосы.
- Внутридермальный — обычно формирование меланоцитарных внутридермальных невусов возникает на лице, шее и туловище. Образование имеет неравномерную поверхность и несколько возвышается над кожей.
- Папилломатозный — возникающие на теле меланоцитарные папилломатозные невусы внешне представляют собой бугристые родинки. В большей части случаев локализуются в волосистой части головы, но еще такую родинку можно обнаружить и в других местах над поверхностью кожных покровов. Удаление папиллом показано при частом их травматизме или наличии воспалений.
- Базальный — также именуемый родимым пятном, которое не содержит в себе меланин.
- Смешанный невус — образование может иметь характеристики нескольких разных видов меланоцитарных невусов.
Чтобы определить точный вид меланоцитарного образования, необходимо использование специального оборудования в медицинском учреждении.
Какие именно нужны диагностические исследования, определяет врач-дерматолог. Меланоцитарные врожденные невусы можно выявить только у 5% новорожденных детей.
В случае если они покрывают значительную площадь тела, это может нести серьезную угрозу и стать причиной развития меланомы.
Рекомендуем к прочтению Лимфангиома у детей — причины, лечение, виды
Симптомы
При развитии меланоцитарных пятен, помимо внешних проявлений, патология больше не вызывает других клинических признаков. Человек не будет ощущать дискомфорта, кроме косметических неудобств. Но все же отличительной чертой можно считать рост из образования волосков, которые в большей степени толще и темнее обычных.
Некоторые виды склонны к малигнизации, то есть преобразованию в злокачественные опухоли. Причиной этому могут послужить различные факторы, но симптоматика в таком случае будет следующей:
- стремительный рост пигментации;
- неровные края невуса;
- появление темного ободка вокруг пятна;
- появление воспалительного процесса, сопровождающегося покраснением или отечностью;
- выделение патологических жидкостей, например, сукровицы;
- незначительный болевой синдром;
- покалывания, зуд и жжение.
Когда возникают подобные признаки, следует без замедлений обратиться за медицинской помощью и пройти полное медицинское обследование.
Диагностика
При подозрениях на невус меланоцитарный, большинство людей не знают к кому необходимо обращаться с таким заболеванием, дерматологу или онкологу.
Поставить точный диагноз может только опытный дерматолог, после проведения ряда инструментальных исследований. Первым делом доктор должен ознакомиться с историей болезни пациента, а также уточнить возможность наследственного фактора.
Врач проводит внешний осмотр, в ходе которого ставит оценку состоянию пораженного участка кожи.
К другим методам диагностики заболевания можно отнести:
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- люминесцентную микроскопию;
- соскоб биоматериала с поверхности кожного новообразования для дальнейших лабораторных исследований;
- сдача крови для проведения теста на онкомаркеры.
Если нет риска озлокачествления меланоцитарного пятна, а также образование не вызывает у человека дискомфорт, в лечении патологии нет необходимости. Возможно проведение операции с косметической целью, чтобы не портить свой внешний вид таким дефектом.
Лечение
Когда наблюдается выраженность симптоматики, указывающей на риск злокачественного перерождения невуса, необходимо провести удаление образования посредством хирургического вмешательства.
Чтобы устранить меланоцитарные невусы используют такие малоинвазивные методы удаления:
- криодеструкция — образование замораживают, используя для этого жидкий азот;
- лазерное удаление — современная методика, рекомендована для образований в области лица и шеи, особенно, у детей;
- электрокоагуляция — патология устраняется посредством воздействия высоких температур, что в процессе может вызывать болевые ощущения;
- радиохирургия — невус иссекают при помощи радионожа, но этот способ подходит не во всех случаях патологии;
- оперативное иссечение скальпелем — когда необходимо вместе с образованием частично удалить окружающие ткани.
После удаления образования необходимо некоторое время обрабатывать раневую поверхность антисептическими препаратами, до полного заживления. Также рана не должна контактировать с водой, пока с нее не отпадет корочка.
Профилактика
Так как заболевание может носить наследственный характер, определенных профилактических мер не существует. Однако чтобы снизить риск возникновения вторичного меланоцитарного образования, стоит придерживаться следующих рекомендаций:
- избегать длительного воздействия на кожу прямых солнечных лучей и ультрафиолетового излучения;
- при наличии на теле пигментных пятен, стоит полностью отказаться от соляриев;
- обрабатывать кожу средствами защиты от загара;
- минимум раз в год проходить обследование у дерматолога для своевременного выявления патологии.
В большинстве случаев образование имеет благоприятный прогноз, так как патология не всегда нуждается в терапии. Даже после удаления родинок у пациента не возникает последствий или осложнений.
Но из-за некоторого риска малигнизации, при появлении меланоцитарных пятен, следует обратиться за консультацией дерматолога, особенно если количество невусов наблюдается большое.
В случае малигнизации новообразования, лечение меланомы проводится врачом-онкологом, при этом прогноз зависит от стадии развития на момент выявления.
Источник: https://rakuhuk.ru/opuholi/melanocitarnyj-nevus
Что такое меланоцитарный сложный невус
Родинки или невусы есть на теле у каждого человека со светлым цветом кожи. Они бывают как врожденными, так и приобретенными. Меланоцитарный невус – это небольшое пятнышко на коже, отличающееся более темной пигментацией.
Виды кожных образований
Различают несколько видов родинок:
- внутридермальные;
- меланоцитарные;
- бородавчатые или папилломатозные;
- врожденные.
Меланоцитарными невусами называются любые пигментированные родинки на теле.
Внутридермальный пигментный невус – это пятно, образованное из-за нарушения выработки или распределения меланина. Такие пятнышки, как правило, появляются в раннем детстве и остаются с человеком на всю жизнь. Для внутридермального или интрадермального меланоцитарного невуса характерны следующие признаки:
- однородность цвета на протяжении всей жизни;
- отсутствие неприятных ощущений в области родинки;
- четко очерченный контур;
- отсутствие воспалительных процессов в клетках.
Как правило, такие невусы безопасны и не преобразуются в меланому.
Папилломатозный меланоцитарный невус – это одна из разновидностей внутридермальных невусов. Такие пятна характеризуются наличием ножки и более светлым оттенком.
Внешне их легко спутать с папилломой из-за того, что родинка похожа на нарост. Как правило, папилломатозные внутридермальные меланоцитарные невусы имеют светло-розовый цвет и мягкую структуру.
У таких наростов нет четко очерченного контура и они не представляют опасности, однако часто травмируются.
Врожденные меланоцитарные невусы встречаются редко. Развитие такого образования на коже закладывается еще во внутриутробный период, поэтому ребенок рождается уже с родинкой.
Отличительной особенностью таких пятен является то, что они увеличиваются в размере по мере роста ребенка. Мелкие пятнышки не представляют опасности, в отличие от крупных.
Если поверхность родинки неоднородна, необходимо тщательно отслеживать любые изменения и наблюдаться у дерматолога.
Также различают сложный невус кожи, который представляет собой темное пятно выпуклой формы. Такие доброкачественные новообразования могут переродиться в меланому, поэтому требуют тщательного наблюдения. Нередко врачи предлагают удалять такие пятна.
Почему появляются родинки?
Внутридермальный меланоцитарный невус представляет собой скопление особых пигментированных клеток. Факторы, приводящие к появлению родинок на коже:
- ультрафиолетовое излучение;
- фототерапия;
- сильные повреждения кожи;
- ожоги;
- некоторые дерматологические заболевания;
- гормональные нарушения;
- иммунодефицит.
Как отбелить пигментные пятна на лице в домашних условиях
Многие люди наверняка замечали, как после сильных солнечных ожогов на коже появляются новые пятна. Воздействие солнечных лучей может приводить к нарушению выработки пигмента и образованию пятен любого размера.
В детском возрасте новые родинки часто появляются после курса фототерапии. Также отмечается увеличение количества пятен при атопическом дерматите у новорожденных.
Нарушение пигментации кожи и появление новых пигментных пятен и родинок часто наблюдается после ожогов. Бытовые, химические и солнечные ожоги, сопровождающиеся образованием крупных пузырей на коже, являются одной из распространенных причин появления приобретенных меланоцитарных невусов.
Некоторые воспалительные процессы и кожные инфекции также могут стать причиной развития меланоцитарных пятен. Нередко отмечается появление родинок после лечения лишая.
Образование новых родинок наблюдается у женщин в периоды гормональной перестройки организма. Так, пятна могут появляться на теле в период полового созревания, беременности и при наступлении менопаузы.
Появление врожденного меланоцитарного невуса обусловлено особенностями внутриутробного развития плода.
Какие невусы опасны?
В большинстве случаев меланоцитарные родинки не представляют опасности для здоровья. Их плоская форма позволяет избегать травм и повреждений, поэтому риск перерождения клеток в злокачественную опухоль минимален.
Наблюдения требует папилломатозный внутридермальный невус и сложные пятна выпуклой формы. Риск развития негативных последствий при повреждениях таких пятен довольно высок, поэтому пациенту рекомендуется ежегодно проверяться у дерматолога.
Поводом для визита к врачу являются следующие симптомы:
- зуд кожи вокруг пятна;
- воспаление родинок;
- увеличение размеров или изменение цвета пятна;
- внезапное кровотечение;
- шелушение кожи.
Если невус расположен в местах соприкосновения с одеждой или в кожных складках, необходимо проконсультироваться с врачом о возможности его удаления.
Травмы родинок
Нередко родинки повреждаются в быту. Такое часто происходит с пятнами, расположенными в депилируемых зонах, кожных складках или на лице у мужчин. Случайное срезание невуса во время бритья является одной из самых распространенных причин повреждения этих доброкачественных образований.
О чем расскажут родинки на теле?
Выпуклые пятна могут быть случайно повреждены в быту, например, во время принятия душа. Любые травмы могут стать причиной кровотечения.
Заметив, что после повреждения родинки идет кровь, важно своевременно провести антисептическую обработку и остановить кровотечение. Для этого ранку обрабатывают перекисью водорода, а затем плотно прижимают тампоном из стерильного бинта. Следует помнить, что допускать инфицирования поврежденных невусов ни в коем случае нельзя, во избежание развития негативных последствий.
Удаление и диагностика невусов
Диагностика невусов проводится дерматологом и онкологом. Дерматолог внимательно изучает особенности доброкачественного образования с помощью специальной техники. При подозрениях на начало процесса перерождения клеток, врач порекомендует проконсультироваться с онкологом.
Следует помнить, что соскоб тканей с родинок не проводится, так как это приводит к повреждениям родинок и опасно для здоровья.
Гистологический анализ проводится только после удаления родинки. Для удаления применяют следующие методы:
- хирургическое иссечение;
- радионож;
- удаление лазером;
- криодеструкция.
Все эти методы абсолютно безболезненны. Иссечение родинки скальпелем проводится под местной анестезией. Если родинка расположена на лице, рекомендуется предпочесть радиоволновой или лазерный метод удаления, которые не оставляют рубцов, в отличие от криодеструкции.
Обязательно нужно удалять меланоцитарные пятна, которые подвержены трению об одежду или часто повреждаются в быту.
Меры профилактики
Несмотря на то что трансформация клеток меланоцитарного невуса встречается довольно редко, важно избегать факторов, травмирующих это образование. К таким негативным воздействиям относят интенсивный загар, натирание одеждой и случайные повреждения.
Если невусы расположены на открытых участках кожи, важно использовать солнцезащитные средства в период сильной солнечной активности.
Избежать повреждений кожных новообразований поможет защита пятен пластырем. Важно помнить, что если такое доброкачественное образование на коже причиняет дискомфорт, обязательно следует проконсультироваться с врачом о возможности его удаления.
Источник: https://SkinCover.ru/rodinki/chto-takoe-melanotsitarnyj-slozhnyj-nevus.html
Меланоцитарный невус
Основные особенности меланоцитарного невуса;
Распространенность среди населения;
Причины появления;
Внешние признаки;
Редкие разновидности;
Дифференциальная диагностика;
Удаление меланоцитарного невуса.
Основные особенности меланоцитарного невуса
В российской терминологии меланоцитарный невус означает то же самое, что и пигментный или меланоформный. Но, все же, это самый правильный термин, потому что обозначает происхождение от меланоцитов — пигментных клеток кожи.
Меланоцитарный невус может быть нескольких разновидностей. Наиболее распространены обычные приобретенные меланоцитарные невусы трех видов: внутридермальный (интрадермальный), сложный, пограничный.
Реже встречается диспластичекий, папилломатозный, врожденный (конгенитальный), голубой.
Обычный приобретенный меланоцитарный невус, основные особенности:
- Пограничный меланоцитарный невус — это коричневое или черное пятнышко на коже, происходящее из-за скопления гнезд меланоцитов на границе эпидермиса и дермы.
- Внутридермальный (интрадермальный) меланоцитарный невус — это бугорок телесного или светло-коричневого цвета, возникший из-за скопления меланоцитов в дерме.
- Сложный меланоцитарный невус это коричневый бугорок, окруженный коричневым нимбом с гистологическими чертами пограничного и внутридермального.
Меланоцитарный невус, распространенность среди населения
Распространенность невусов связана с возрастом, расой, генетическими факторами и окружающей средой. Несколько меланоцитарных невусов представлены в раннем детском возрасте, но их количество достигает максимума на третьем десятке жизни. Затем, постепенно их количество сокращается, многие из них самостоятельно исчезают.
Период полового созревания — время стремительного появления новых меланоцитарных невусов. В основном, наибольшее количество невусов наблюдается среди людей в возрасте 20-29 лет. Исследование, проведенное в Шотландии выявило, что в первые 10 лет девочки имеют по 3 меланоцитарных невуса в среднем, мальчики по 2 подобных родинки.
В возрасте от 20 до 29 лет у женщин наблюдается 33, у мужчин по 22 невуса в среднем. Потом, постепенное снижение приводит к тому, что к седьмому десятку женщины имеют всего по 6 подобных образований, мужчины всего 4. Однако, внешний вид кожи ухудшается из-за появления множества других опухолей. Не замечено различий в типичном расположении невусов у мужчин и женщин.
Европеоиды имеют больше подобных родинок, чем азиаты и негры. Более того, даже у европеоидов, чем светлее кожа — тем больше невусов. В зависимости от расы, различается частота меланоцитарных невусов на подошвах и стопах, ногтевого ложа и конъюнктивы. Родинки в этих областях наиболее распространены у азиатов и негров, нежели у европеоидов.
Генетические факторы могут быть определяющими в преобладании невусов: повышенное количество невусов наблюдается в некоторых семьях, особенно в тех, где среди родственников встречалась меланома. Выявлен аутосомно-доминантный тип наследования для синдрома диспластических невусов в семьях с наследственной меланомой. Схема наследования может быть и более сложной.
Факторы окружающей среды, такие, как солнечное излучение, влияют на развитие меланоцитарных невусов. Существуют доказательства того, что люди, проживающие в солнечных регионах имеют больше подобных родинок по сравнению с теми, кто живет при более умеренном климате.
Причины появления меланоцитарных невусов
Меланоцитарный невус появляется из-за избыточного размножения меланобластов эпидермиса. Избыточное размножение становится возможным благодаря нарушениям в регуляции генов вследствие воздействия факторов окружающей среды или случайных причин.
Изначально, в эпидермисе формируется пограничный меланоцитарный невус. Затем, часть меланоцитов переходят в дерму, часть остается в эпидермисе, формируя сложный меланоцитарный невус.
Постепенно, оставшиеся меланоциты из эпидермиса переходят в дерму, формируя внутридермальный меланоцитарный невус.
| Солнечное излучение, приводящее к множественным или интенсивным солнечным ожогам.[*] |
| Периодическое интенсивное солнечное облучение (даже, в солнечные ванны в выходные) |
| Постоянное сильное солнечное облучение (проживание в южных широтах) |
| Фототерапия новорожденных |
| Токсический эпидермальный некролиз (синдром Стивенса-Джонсона )[*] |
| Буллезный эпидермолиз- пограничный (особенно, генералзованный атрофический доброкачественный)>рецессивный дистрофический> рецессивный простой[*] |
| Пузыри результате ожогов газом сернистым ипритом[*] |
| Сильные солнечные ожоги[*] |
| Склерозирующий лишай[†] |
| Химотерапия, в особенности, детских гематологических заболеваний [*],[†],[‡] |
| Трансплантация чужеродных клеток костного мозга [‡] |
| Трансплантация внутренних органов, в особенности, почки [*],[‡] |
| Иммунодефицит из-за вирусных инфекций, СПИД [*] |
| Хронический миелолейкоз [*] |
| Лечение фактором некроза опухоли [*],[‡] |
| При беременности[*],[§] |
| Гормоны роста (увеличение размеров невусов, но не их количества) |
| Болезнь Аддисона[*] |
| Тиреоидные гормоны [*] |
| Атопический дерматит в детском возрасте (противоречивые результаты в различных исследованиях) |
| Послеоперационный жар [*] |
| Судороги или отклонения электроэнцефалограммы [*] |
| * | Высыпания невусов. |
| † | Может наблюдаться так же повышенное количество диспластических невусов. |
| ‡ | Невусы имеют склонность появляться на ладонях и подошвах. |
| § | Относительное снижение иммунитета может так же играть свою роль; увеличение размера и количества невусов у беременных выявлено неявно. |
Меланоцитарный невус внешние признаки
Меланоцитарный невус — это хорошо отграниченное, круглая или овальная опухоль кожи, обычно, имеющая размеры от 2 до 6 мм в диаметре. Хотя, множество невусов имеют небольшую асимметрию, границы, обычно, правильные и хорошо определимы. Пограничный меланоцитарный невус — это образование в виде пятна с небольшим усилением кожного рисунка, заметным при боковом освещении.
Пограничный меланоцитарный невус так же характеризуется однородной коричневой или темно-коричневой окраской. Сложный меланоцитарный невус выступает на различную высоту, имеет слегка более светлую окраску, чем пограничный. Внутридермальный меланоцитарный невус, обычно, больше возвышается и более светлой окраски, чем сложный невус, иногда, даже телесного цвета.
Тем не менее, необходимо подчеркнуть, что существует клиническая и дерматоскопическая схожесть между всеми тремя типами обычных меланоцитарных невусов. Внутридермальный меланоцитарный невус в большей степени, чем сложный, имеет форму куполообразной шишки или папилломы. Интрадермальный невус или сложный могут напоминать себорейный кератоз своей бородавчутой поверхностью.
Многие невусы имеют более жесткие и темные волосы по сравнению с волосами на окружающей коже. Меланоцитарный невус на ладони и подошве часто выглядит как темное пятно и лишь слегка возвышается, имеет правильные, хорошо определимые края и однородную коричневую окраску.
Невус ногтевого ложа представлен однородно окрашенной светло или темно-коричневой продольной полосой с правильными различимыми границами. Важным аспектом меланоцитарного невуса является отношение с меланомой. Значительный процент пациентов с меланомой сообщают о длительном присутствии меланоцитарного невуса на участке кожи где впоследствии развилась меланома.
Гистологические исследования находят остатки меланоцитарного невуса в трети удаленных меланом. Повышенное количество меланоцитарных невусов означает повышенный риск меланомы. В большей степени это утверждение относится к диспластическим разновидностям.
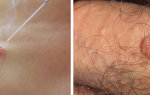
На фото пигментированный (темный) меланоцитарный невус. Обычно, окраска гораздо более светлая.
Папилломатозный меланоцитарный невус с сосочковой поверхностью — видоизмененный сложный или внутридермальный.
- Диспластический меланоцитарный невус (атипичный) — это родинка с небольшими отклонениями во внешнем виде и строении, что приводит к внешней схожести с меланомой, повышению вероятности ее появления.
- Пятнистый невус выглядит, как коричневое плоское пятно на фоне которых выделяется несколько более темных очгов. Выявляется с рождения, но становится более заметен со временем.
- Папилломатозный меланоцитарный невус отличается бородавчатой или папилломатозной поверхнсотью, мягкий, похож на тутовую ягоду. Име6ет гистологическое строение внутридермального или сложного меланоцитарного невуса. Папилломатозный меланоцитарный невус чаще имеет роговые очаги, корочки или чешуйки на поверхности, его любят путать с себорейным кератозом.
- Врожденный (конгенитальный) меланоцитарный невус является особой разновидностью. Не стоит его путать с другими образованиями, так же появляющимися с рождения. Врожденный невус иногда достигает очень крупных размеров, имеет бугристые уплотнения, разнородную окраску, темные жесткие волосы.
- Невус Сеттона — обычная родинка меланоцитарной разновидности, но окруженная белым нимбом (ободком посветлевшей кожи). Нимб возникает возникает из-за иммунного ответа организма против меланоцитов невуса.
- Голубой невус отличается глубоким расположением меланоцитов в дерме. В связи с этим, свет переломляется по-другому и дает синеватую или сероватую окраску.
- Невус Шпица по виду чем-то напоминает гемангиому. Развивается, в основном, у детей. Окраска бледно-коричневая или розовая. Плохо отличим от Шпиц меланомы, как по внешнему виду, так и гистологическими признаками. Следует удалять подобные образования.
- Меланоцитарный невус Рида — еще один невус, который чаще наблюдается у детей. Окраска черная, вкупе с быстрым ростом заставляет заподозрит меланому.
На фото диспластический меланоцитарный невус имеет неравномерную окраску, неровные, несимметричные края.
Едва заметная начинающаяся лентиго-меланома похожа на диспластический меланоцитарный невус.
Дифференциальный диагноз меланоцитарного невуса включает весь спектр пигментировнных опухолей кожи. Возвышающиеся невусы можно перепутать с себорейным кератозом, однако, невусы не имеют такой грубой поверхности и роговых кист, как в себорейный кератоз.
Дерматофибромы, обычно, отличаются плотной консистенцией, вдавленностью и склонностью к поражению нижних конечностей. Нейрофибромы и фиброэпителиальные полипы могут быть неотличимы от телесного цвета или слабо пигментированных внутридермальных невусов на ножке.
В общем, типичный меланоцитарный невус отличим от диспластического и меланомы меньшими размерами, общей симметричностью и правильной формой, одинаковой и равномерной окраской, четкими краями.
Более того, красный, голубой, серый и черный цвета, обычно, не наблюдаются в обычных приобретенных меланоцитарных невусах и подобная родинка должна быть заподозрена в злокачественном характере.
Лечение (удаление) меланоцитарного невуса
Для профилактики травм, попадания света крупные невусы следует заклеивать пластырем. В особенности, если меланоцитарный невус прежде был травмирован или уже имеет признаки диспластического. Если меланоцитарных невусов много, солнечное излучение желательно полностью исключить или свети его к минимуму. Использовать солнцезащитные крема с фактором защиты от 50 и выше.
Основные показания к удалению меланоцитарного невуса следующие:
- Изменение невуса;
- Нетипичный внешний вид, подозрительный на меланому;
- Косметические причины;
- Повторяющееся воспаление.
Источник: http://skinoncology.ru/nevus-kozhi/melanocitarnyj-nevus