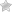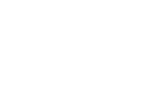По данным статистики, кондиломы у женщин возникают несколько чаще, чем у представителей сильного пола. Некоторые считают такие новообразования всего лишь эстетической проблемой, однако, это неправильный подход.
Кондиломы могут свидетельствовать о резком снижении иммунитета и некоторых заболеваниях внутренних органов. Для того, чтоб избавиться от них навсегда, недостаточно провести симптоматическое лечение – в первую очередь, необходимо разобраться в причинах такого явления и воздействовать непосредственно на них.
Для этого рекомендовано обратиться за медицинской помощью, как только появились первые симптомы кондиломатоза.
Что собой представляют кондиломы?
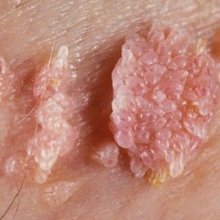
Кондиломы – это небольшие новообразования на коже или слизистой оболочке, которые по своему виду схожи с бородавками, иногда они могут выглядеть, как гребешки. Такие наросты образуются из-за патологической регенерации сосочкового слоя кожи и могут появляться как внезапно, так и увеличиваться постепенно. Обычно размер кондилом не превышает 5-7 мм, однако встречаются и очень большие наросты, которые могут препятствовать естественным физиологическим процессам.
Симптомы кондиломатоза. Когда нужно обратиться к врачу?
Основной симптом кондиломатоза – появление небольших разрастаний, которые описывались выше. Цвет их может варьировать от белого до темно-коричневого, однако, в большинстве случаев, кондиломы имеют светло-розовый окрас.
Количество и размер данных новообразований также зависит от индивидуальных особенностей организма и длительности заболевания.
При тяжелом течении кондиломатоза, помимо основного симптома, могут наблюдаться такие признаки, как боль, жжение и зуд в области высыпания.
Если образования расположены во рту, может затрудняться жевание, глотание.
Когда кондиломы наблюдаются в области промежности и половых органов, пациентки могут жаловаться на неприятные ощущения во время мочеиспускания, дефекации и полового акта.
Если же на коже же наблюдаются микротрещины и расчесы, то велика вероятность присоединения вторичной инфекции. В этом случае, будет повышаться температура (до субфебрильных цифр), возможно нарастание признаков интоксикации.
Причины появления: какие факторы влияют на образование кондилом у женщин?
- перенесенные оперативные вмешательства;
- перенесенные вирусные, грибковые и бактериальные инфекции;
- гиповитаминоз и недостаточное поступление минеральных веществ с пищей;
- хронические заболевания нервной, пищеварительной, эндокринной и других систем;
- резкие перепады уровня гормонов (период беременности, грудного вскармливания, менопауза);
- нарушения режима сна;
- переохлаждения;
- беспорядочная половая жизнь;
- аборты на ранних сроках;
- вредные привычки (курение, злоупотребление алкогольными напитками);
- сопутствующие инфекции, которые передаются половым путем (хламидиоз, трихомониаз, гонорея и т.д.);
- длительный прием сульфаниламидных препаратов, антибиотиков;
- гормонотерапия (неправильно подобранные комбинированные оральные контрацептивы).
Особенно течение заболевания усложняется, если факторы, действующие на защитные функции организма, сочетаются с врожденным или приобретенным иммунодефицитом – в таком случае, часто кондиломатоз протекает тяжело и плохо поддается лечению.
Самые распространенные виды кондилом у женщин
Выделено 2 основных вида кондилом: остроконечные и плоские. Остроконечные кондиломы, как правило, проявляются при клиническом течении заболевания (когда явно видно симптомы).
Они могут возникать на коже или слизистой оболочке, как на половых органах, так и во рту.
Нередко они становятся причиной обращения в больницу, так как вызывают дискомфорт, могут мешать в повседневной жизни женщины.
Где чаще всего локализуются кондиломы?
Как уже было сказано, кондиломы могут возникнуть абсолютно на любом участке кожи или слизистой оболочки. Однако чаще всего они появляются в таких местах:
- не внешних половых органах (на малых и больших половых губах, в преддверии влагалища);
- на внутренних половых органах (на шейке матки, во влагалище);
- в области промежности;
- в уретре;
- в области анального отверстия (вокруг него, внутри заднего прохода);
- во рту (на внутренних поверхностях щек, на языке, под ним, на деснах, миндалинах, в носоглотке),
Если кондиломы на внешних половых органах и в области промежности доставляют, в основном, психологический дискомфорт, то новообразования во влагалище, уретре или заднем проходе могут причинять и неприятные физические ощущения. Если внутренние кондиломы разрастаются стремительно, они могут стать причиной невозможности половой жизни, вызвать кишечную непроходимость или острую задержку мочи (анурию).
Диагностика: какие обследования необходимо пройти при подозрении на кондиломатоз?
В большинстве случаев, пациентки обращаются за помощью к гинекологу – этот врач занимается лечением кондиломатоза у женщин. При первичном приеме врач проводит расспрос и осмотр внешних и внутренних половых органов. Зачастую, этого достаточно для того, чтоб заподозрить данную болезнь. После этого женщине нужно будет пройти ряд обследований, который включает в себя:
- анализ крови методом ПЦР (полимеразная цепная реакция). Выясняется, есть ли вирус в организме, какой тип ВПЧ наблюдается у женщины. Данное лабораторное исследование необходимо для того, чтоб исключить контагиозный моллюск.
- кольпоскопия. Специальным аппаратом осматривается слизистая оболочка влагалища и шейки матки, что позволяет обнаружить даже самые мелкие новообразования.
- цитологический анализ. Под микроскопом изучаются соскобы и маски со слизистой оболочки шейки матки и влагалища, что поможет исключить злокачественные новообразования.
- биопсия. Исследование кусочка ткани под микроскопом, которое позволяет более детально оценить, нет ли предракового состояния или злокачественной опухоли.
- дополнительные лабораторные анализы (на ВИЧ, сифилис, сопутствующие ИППП). Необходим для того, чтоб исключить другие заболевания женской половой системы.
- уроцитоскопия. При кондиломатозе уретры.
- андоскопия. При кондиломах в заднем проходе.
Лечение кондилом у женщин: современные методы терапии
Лечение кондиломатоза – то достаточно долгий процесс, который требует усилий, как со стороны врача, так и со стороны пациентки. На сегодняшний день, принято проводить комплексное лечение, которое включает в себя консервативную терапию и хирургическое вмешательство.
Таким образом, удаляются уже имеющиеся кондиломы, а также снижается вероятность появления новых образований (благодаря консервативному лечению, которое направлено на угнетение размножения вируса и повышение иммунитета).
Хирургическое лечение без консервативных мер часто приводит к раннему развитию рецидивов, поэтому его не рекомендуется использовать.
Консервативное лечение
- Имиквимод;
- Виферон;
- Генферон;
- Интерферон;
- Никомед;
- салициловая мазь;
- Эпиген;
- Малавит;
- оксолиновая мазь;
- Алдара-крем.
Данные препараты направлены на борьбу с вирусом в месте поражения кожи и слизистых оболочек, а также на повышение клеточного иммунитета. Помимо них, в клинической практике используют таблетированные препараты и растворы для инъекций:
- Изоприназин;
- Иммуномакс;
- Ацикловир;
- Ликопид;
- Новирин;
- Бонафтон;
- Аллокин-альфа.
Зачастую противовирусные и иммуномодулирующие средства нужно принимать в течение 4-8 недель, однако длительность курса зависит от длительности заболевания, количества и размера кондилом, а также индивидуальных особенностей организма.
Подобрать необходимый курс, благодаря которому можно в короткие сроки достичь максимального терапевтического эффекта, может только специалист.
Поэтому рекомендовано обратиться за медицинской помощью, как только появились первые симптомы заболевания.
Удаление с помощью аппаратных методов лечения
Классическая хирургическая операция по иссечению кондилом не проводится в последние несколько лет, так как существует риск занести инфекцию, часто формируются соединительнотканные рубцы и повреждаются здоровые ткани. На смену хирургической операции пришли современные аппаратные методы удаления кондилом:
- удаление лазером. Процедура достаточно быстрая, но не всегда безболезненная, к тому же стоит недешево (по сравнению с другими аппаратными методиками). Однако ее преимуществами является точечное направление луча, которое помогает избежать травмирования здоровых тканей.
- криодеструкция. Процедура, во время которой на новообразования воздействуют жидким азотом. Дешевизна, быстрота проведения манипуляции и небольшой список противопоказаний делает процедуру достаточно популярной. Однако врач не всегда может рассчитать глубину воздействия на ткани, поэтому нередко случается такое, что образовываются соединительнотканные рубцы, повреждаются здоровые ткани.
- электрокоагуляция. На кондиломы во время данной манипуляции воздействуют электрическим импульсом. При этом метод неинвазивный, период реабилитации достаточно короткий, а также значительно снижен риск развития побочных эффектов и осложнений. Не рекомендовано применять, если имеется аллергия на местные анестетики (эта процедура обязательна при проведении электрокоагуляции).
- радиоволновая хирургия. Данная манипуляция используется в 40% для удаления кондилом. Она имеет ряд преимуществ: мало противопоказаний, быстрота проведения процедуры, возможность удалить даже большие кондиломы без образования рубцов и повреждения тканей, которые расположены вокруг.
Химиодеструкция
Отдельно стоит выделить такой метод, как химиодеструкция – он активно применяется в последние несколько десятилетий и дает быстрый, хорошо заметный результат. Еще одно преимущество химиодеструкции – это дешевизна. Для химического воздействия на кондиломы используют препараты, которые содержат в себя агрессивные кислоты: карболовую, серную, молочную и т.д. К таким препаратам относят:
- Солкодерм;
- Солковагин;
- Веррукацид;
- Фрезол;
- Кондиллин.
Важно помнить, что такая манипуляция, как криодеструкция, имеет большое количество противопоказаний и побочных эффектов.
Поэтому рекомендуется проводить данную процедуру только в условиях больницы, после консультации доктора и под его контролем.
Процедуру нельзя проводить при беременности, в период грудного вскармливания, при наличии аллергических реакций на кислоты и хронических заболеваниях внутренних органов.
Можно ли использовать народные методы лечения при кондиломатозе?
Большинство народных способов лечения основаны на агрессивном воздействии натуральных компонентов, а это может вызвать некоторые осложнение. Не рекомендовано применять методы нетрадиционной медицины без предварительной консультации лечащего врача.
С особенной осторожностью такие способы терапии следует использовать, если кондиломы расположены на слизистых оболочках. Помните, что не существует доказательной научной базы знаний, которая подтверждала бы эффективность народных методов лечения.
Одними из наиболее популярных и эффективных способов лечения кондиломатоза в домашних условиях, по отзывам из Сети, являются следующие методы:
- компрессы с чесноком. Необходимо перемолоть 1-2 зубчика чеснока до образования однородной массы, завернуть ее в несколько слоев марли и на 20-30 минут поместить на пораженные участки кожи. Проводить процедуру следует 2 раза в день.
- прижигания чистотелом. Рекомендуют 2-3 раза в день наносить сок растения точечно в места локализации кондилом. С этим методом нужно быть особенно осторожными, ведь чистотел агрессивно воздействует на эпидермис, а длительное его применение может привести к появлению злокачественных новообразований, кровотечений и других опасных осложнений.
- протирания яичным белком. Необходимо взять свежее куриное яйцо и отделить белок от желтка. Белком смазывать кондиломы 3-4 раза в день в течение 5-6 недель.
Нетрадиционные методы лечения популярны, в первую очередь, из-за своей доступности и дешевизны. Однако нужно помнить, что их применять нужно только после консультации специалиста.
Прогноз и осложнения
Прогноз течения кондиломатоза, если женщина вовремя обратилась к врачу, достаточно благоприятный.
Иногда возможно самостоятельное исчезновение кондилом, однако такое происходит крайне редко, и надеяться на такой исход не стоит.
Благодаря современному подходу к лечению, который включает в себя применение медикаментов и аппаратные методы удаления новообразований, избавиться от кондилом навсегда можно всего за несколько месяцев.
Если же не обратиться к врачу и пустить заболевание на самотек, то возможно возникновение таких опасных осложнений, как:
- злокачественная опухоль;
- кровотечение (при травмировании кондиломы);
- кишечная непроходимость;
- нарушения процесса жевания, глотания, дыхания;
- задержка мочи;
- внутриутробное инфицирование плода;
- снижение либидо из-за неприятных ощущений во время полового акта.
Все эти осложнения могут развиваться как годами, так и всего за несколько недель. В каждом отдельном случае, рост и прогрессирование кондилом может происходить с разной скоростью (это зависит от количества вируса, степени снижения иммунитета, наличии сопутствующих заболеваний, возраста женщины, индивидуальных особенностей организма и многих других факторов).
Однако врачи утверждают, что основной причиной возникновения осложнений является самолечение и несвоевременное обращение в лечебное учреждение. Поэтому так важно обратиться к гинекологу, как только появились первые симптомы заболевания. Это поможет быстрее вылечить кондиломатоз и избежать возникновения осложнений. О кондиломах у мужчин можно узнать в этой статье.
Источник: https://KozhaExpert.ru/kondilomy/u-zhenshhin
Кондиломы у Женщин: Симптомы, Диагностика, Лечение
Когда обнаруживают остроконечные кондиломы у женщин лечение подбирается индивидуально и основывается на множестве факторов, которые должен учитывать лечащий врач. Именно правильный подбор терапии позволяет увеличить длительность ремиссии, что положительно влияет на качество жизни пациентки.
В этой статье мы поговорим о проявлениях кондилом у женщин, узнаем какие факторы влияют на активизацию вируса в организме, рассмотрим симптомы этого заболевания, а также ознакомимся с используемыми методами лечения.
Кондиломы поражают в основном половые органы
Основные проявления заболевания
Кондиломы являются одним из проявлений вируса папилломы человека. Существует большое количество его разновидностей, при чем некоторые из штаммов весьма опасны и могут привести к дисплазии или раку шейки матки. Заболевание склонно к хроническому рецидивирующему течению, широко распространено, среди населения отмечается высокая восприимчивость к вирусу.
Кондиломы передаются преимущественно половым путем, при всех возможных видах сексуальных контактов. Презерватив не дает абсолютной гарантии безопасности, так как вирус может проникнуть через микротрещинки на коже или слизистых оболочках в областях, не закрытых презервативом.
В организме женщины может одновременно присутствовать несколько штаммов ВПЧ, в то время как она даже не будет подозревать об этом. Вирус приводит к изменению характера роста тканей, из-за чего возникают различного рода заболевания слизистых оболочек и кожи.
Наиболее часто в женском организме обнаруживают ВПЧ 6 и 11 типов, которые поражают урогенитальный тракт и провоцируют появление аногенитальных наростов. Для того, чтобы появились внешние проявления, возбудителю необходимо в достаточном количестве скопиться в организме, кроме этого значительную роль в проявлении заболевания играет ослабление иммунитета.
Таким образом, причины возникновения болезни сосредоточены на состоянии иммунитета и дополнительных факторах.
К факторам риска, которые могут спровоцировать возникновение кондилом у женщин относят:
- беременность;
- дисбактериоз влагалища;
- наличие ЗППП в анамнезе;
- частую смену половых партнеров;
- недостаток полезных веществ в организм;
- снижение иммунитета.
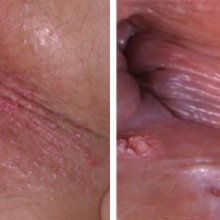
Чаще всего у женщин кондиломы на половых органах располагаются у преддверия влагалища, на половых губах, на клиторе, во влагалище и шейке матки, в отверстии уретры, а также в промежности и области ануса. Иногда могут встречаться кондиломы в полости рта, для них характерно постоянное увеличение размеров, в связи с постоянными механическими повреждениями.
Наросты имеют форму сосочков, но иногда способны разрастись до огромны образований, похожих на цветную капусту. Их цвет может варьироваться от телесного до красновато-розового. То, как будет развиваться ВПЧ зависит от состояния иммунитета.
В зависимости от этого, могут наблюдаться разные варианты течения болезни:
- Может произойти самоизлечение и регресс наростов, чаще всего такое наблюдается, если возникли кондиломы у беременных женщин. На протяжении некоторого периода после родов они пропадают.
- Отсутствие любых видов динамики в течении длительного периода времени, т.е. человек просто является носителем вируса.
- Постепенный или стремительный рост кондилом (увеличение количества и размера наростов).
- Злокачественное перерождение наростов.
В зависимости от того, насколько высок риск развития злокачественных процессов, можно выделить такие группы штаммов вируса:
- неонкогенные;
- с низкой степенью онкогенности;
- средней степени онкогенности;
- высокой степени риска.
Штаммы вируса со средней и высокой степенью риска (16, 18, 31, 33, 35) могут спровоцировать дисплазию шейки матки и повышают риск развития рака шейки матки, но не способны вызвать остроконечные кондиломы.
Когда вирус попадает в организм, происходит поражение эпителиальных клеток. В пораженных клетках возбудитель может существовать в одной из двух форм: внеклеточной (доброкачественной) или внутриклеточной (интегрированной в состав генома клетки, злокачественной).
Латентное течение ВПЧ присуще для внеклеточной формы, это состояние не вызывает патологических изменений клеток и не приводит к клиническим проявлениям.
Симптомы у женщин зависят от расположения кондилом, чаще всего наблюдается:
- раздражение;
- зуд;
- болезненность и дискомфорт при сексуальных контактах;
- кровоточивость на фоне травмирования наростов.
Кондиломы заднего прохода у женщин и урогенитального тракта могут иметь осложненное течение, что сопровождается их травмированием, кровоточивостью и последующим инфицированием. Кроме этого заболевание становиться препятствием для нормальной половой жизни и родов, сопровождается ощущением психологического дискомфорта в связи с косметическим дефектом.
Существуют не только кондиломы на половых губах или других частях гениталий. У женщин могут встречаться и другие их разновидности:
- Гигантские кондиломы – чаще всего возникают у беременных женщин на фоне снижения иммунитета.
- Папулезные – имеют темно-красный оттенок и куполообразную форму, поверхность гладкая, располагаются на ороговевшем эпителии.
- Кератотические – выглядят как цветная капуста, чаще располагаются на половых губах.
- Кондиломы шейки матки – могут быть наружными (почти не имеют различий с аногенитальными наростами), внутренними плоскими (кондиломы внутри влагалища и тканей шейки матки, которые нельзя обнаружить в процессе обычного осмотра) или в форме эпидермодисплазии (множественная полиморфная плоская папулезная сыпь с бородавчатой поверхностью).
Обратите внимание! В большинстве случаев наросты возникают одномоментно, иногда для их появления необходимо максимум несколько дней.
Как диагностировать и лечить наросты
Инструкция по диагностике включает в себя обязательный осмотр. Обычно женщины обращаются к дерматовенерологу или гинекологу. Кондиломы, которые расположены внутри шейки матки, врач может обнаружить только при полном осмотре с кольпоскопией. Если имеет место типичная клиническая картина остроконечных кондилом – определение штамма проводят не всегда.
Довольно часто кондиломы у входа во влагалище и на половых губах путают с микропапилломатозом, что является вариантом нормы. При подозрении на кондиломатоз исключают вероятность контагиозного моллюска, широких кондилом при сифилисе.
Обосновано использование таких процедур:
- расширенной кольпоскопии и уретроскопии;
- цитологического исследования мазков из цервикального канала;
- гистологического исследования;
- ПЦР;
- иммунологических анализов.
В случаях, когда впч не обнаружен а кондиломы есть, велика вероятность, что были нарушены правила забора материала или анализ проведен неверно.
Симптомы и лечение наростов у женщин тесно связаны между собой. Логично будет предположить, что только лишь одно наличие вируса в организме не является показателем для применения каких-либо препаратов. Различные виды терапии применяют только по отношению к сформированным кондиломам.
Методы лечения подбираются совместно с лечащим врачом
Лечение кондилом у женщин может осуществляться при помощи медицинских препаратов (местнонекротизирующих, противовирусных, иммуностимулирующих) либо хирургических методов, направленных на удаление наростов.
В рамках лечения препаратами применяют следующие варианты:
- Противовирусные средства – спрей епиген, таблетки изопринозин, оксолиновая и салициловая мази, виферон свечи от кондилом у женщин, бонафтон. Данные препараты обладают высокой антивирусной активностью, используются местно. Средство наносят на пораженный участок несколько раз в сутки.
- Иммуностимулирующие препараты – используют для повышения иммунитета, так как рецидивы ВПЧ тесно связаны с состоянием иммунной системы. Для лечения применяют циклоферон, полиоксидоний, реаферон.
- Местнонекротизирующие средства – довольно распространенное лечение кондилом у женщин препараты оказывают некротизирующее действие на ткани наростов. В состав входят различные химические вещества и кислоты, допускается лечение в домашних условиях, но нужно быть крайне осторожными: при попадании на здоровые ткани может возникнуть сильный ожог, поэтому здоровые участки нужно защитить пластырем или тканевой повязкой, а лучше всего будет, чтобы процедуру проводил специалист. Рекомендованные средства: кондилин, суперчистотел, солкодерм.
Удаление остроконечных кондилом у женщин при помощи хирургических методов осуществляют такими методами:
- Криодеструкцией – для процедуры используют жидкий азот, который имеет охлаждающий эффект. На фоне воздействия вещества наросты отмирают и отпадают. После удаления не остается грубых шрамов, процедура почти не вызывает болезненных ощущений. Один из минусов этого эффекта – длительный период восстановления тканей.
- Электрокоагуляцией – основой метода является воздействие высоких температур, которые создаются волнами высокой частоты. Электронож выжигает пораженные ткани, образуя после себя струп, который отпадает через 5-10 дней. Для процедуры используют местную анестезию. Метод подходит для удаления как одиночных, так и множественных образований.
- Радиоволновым методом – как удаляют кондиломы в этом случае? Используют радиоволны высокой частоты, вследствие чего происходит выделение тепла из тканей, которое уничтожает наросты. Процедура почти не оставляет рубцов, бескровна и широко используется в разных направлениях медицины. Длительность вмешательства составляет около 10-30 минут.
- Лазерное удаление – один из наиболее востребованных методов, при помощи него можно осуществлять удаление кондилом во влагалище и в области ануса. Лазер выжигает наросты, иногда может оставлять рубцы. Допускается использование местной анестезии, в связи с болезненностью процедуры. Период заживления непродолжительный.
- Удаление хирургическим скальпелем – проводят иссекание кондиломы по краям. На сегодняшний день практически не применяется, так как весьма болезненно, требует постоянного ухода за раной, а также поврежденные ткани долго восстанавливаются.
Как лечить кондиломы, должен выбирать доктор на основании клинической картины и результатов анализов. Важно помнить, что нельзя самостоятельно пытаться удалить наросты, так как это может привести к серьезным осложнениям.
Частые вопросы врачу
Что похоже на кондиломы?
Здравствуйте. Недавно я обнаружила у себя на половых органах какие-то странные высыпания, в связи с чем хотела бы узнать – как выглядят кондиломы во влагалище?
Добрый день. Влагалищные кондиломы могут быть плоскими и широкими, одного цвета с окружающими тканями, либо иметь вид сосочков. Также допускаются случаи, при которых кондиломы располагаются как бы внутри влагалищных тканей, в связи с чем они незаметны при обычном осмотре. В любом случае, необходима консультация врача, чтобы установить принадлежность образований.
Источник: https://ZPPP.su/kondilomy/kondilomy-u-zhenshhin-395
Кондилома вирус у женщин, отчего появляется: симптомы, диагностика и лечение
Остроконечные кондиломы (вирусные кондиломы, остроконечные бородавки, генитальные бородавки) – очаговые или множественные опухолевидные сосочковые или кожно-слизистые разрастания, чаще локализующиеся в области гениталий, реже – в области рта и перианальной области.
У ВИЧ-инфицированных пациентов остроконечные бородавки могут встречаться в нетипичной локализации, например, на лице, веках и ушных раковинах.
Время между заражением и клиническими проявлениями составляет от 3 недель до 6 месяцев и в среднем продолжается около 2,7 месяцев. Подверженность этому заболеванию одинакова у лиц как мужского, так и женского пола. Средний возраст инфицированных варьирует от 22 до 25 лет.
Причины возникновения наростов, от чего они появляется?
Основная причина появления остроконечных бородавок – вирус папилломы человека (ВПЧ). Он представляет собой ДНК-содержащий вирус, который размножается в ядрах эпителиальных (поверхностных) клеток кожи и слизистых гениталий, ротовой полости.
В настоящее время науке известно около ста разновидностей данного возбудителя. По клиническим проявлениям их делят на кожные и аногенитальные типы. В пораженной клетке вирус может существовать в двух формах:
- Свободной (эписомальной) – не встраиваются в генетический аппарат клетки, носят доброкачественный характер;
- Интегрированной (интрасомальной) – поражает геном, определяют злокачественное течение процесса.
Ответственными за генитальные бородавки наиболее часто являются 6 и 11 типы. Учеными считается, что именно указанные типы не вызывают рак (не подвергаются малигнизации) и предраковые заболевания, то есть включены в группу низкого онкогенного риска.
Также существуют и другие, более опасные типы ВПЧ. Наиболее распространены 16, 18, 31, 33, 35, 39, 45, 52, 58, 59, 67 типы, которые гораздо реже вызывают остроконечные кондиломы, но чаще являются причиной онкопатологии (рака) и предраковых состояний. Эта группа папилломавирусов составляет группу высокого онкогенного риска.
Первые признаки кондилом, начальная стадия
На начальной стадии женщины предъявляют жалобы на:
- боли тянущего, ноющего характера;
- жжение и зуд, которые локализуются в зависимости от расположения будущих кондилом (вход во влагалище, уретра, шейка матки, клитор);
- наличие кровянистых мажущих выделений.
Далее, в указанных областях кожных покровов появляются выросты, скопления сосочковых образований мягкой консистенции. При первичном осмотре можно заметить сходство с соцветиями цветной капусты. Размер образований вариабелен – от совсем крошечных, до нескольких миллиметров в диаметре. Количество также может быть различным.
В отдельных случаях элементы вирусных бородавок могут быть гладкими папулами, размер которых не превышает булавочную головку. Обычно по цвету кондиломы не отличаются от нормальных кожных покровов, но могут быть в цветовом диапазоне от бледно-розового до тёмно-коричневого.
Поверхность бородавок легко мацерируется (ткань пропитывается влагой и набухает), результат – поверхность приобретает белый цвет. В дальнейшем она эрозируется, меняет цвет на ярко-розовый, легко кровоточит. Возникшие микротравмы являются входными воротами для инфекции, вследствие этого происходит проникновение микроорганизмов. Итог представляет нагноение кондилом со зловонным отделяемым.
Факторы риска
К факторам, располагающим к возникновению остроконечных кондилом, относят:
- несоблюдение правил личной гигиены;
- курение, алкоголь;
- повышенная влажность кожи, её мацерация;
- патологические выделения из гениталий;
- частая травматизация кожных покровов;
- иммунодефицитные состояния (как врожденные, так и приобретенные – авитаминоз, прием цитостатиков, избыточная инсоляция, атопический дерматит);
- патология обмена веществ (например, сахарный диабет);
- гормональный дисбаланс (при беременности, климаксе);
- как острые, так и хронические заболевания внутренних органов;
- наличие в организме ВИЧ-инфекции;
- ассоциация ВПЧ с другими инфекциями, передаваемыми половым путем (гонорея, трихомониаз, бактериальный вагиноз, сифилис, хламидиоз, цитомегаловирусная инфекция);
- заболевания органов мочеполового тракта.
Пути развития инфекции ВПЧ
Основными путями заражения являются:
- половой;
- контактно-бытовой (посредством предметов личной гигиены).
Предотвратить инфицирование вирусом доступными способами, в том числе и барьерными контрацептивами, практически невозможно. Посредством микротравм на половых органах возбудитель передается от одного полового партнера к другому.
При инфицировании папилломавирус попадает в организм, где его встречают иммунокомпетентные клетки. В большинстве случаев эти клетки уничтожают возбудителя.
Но если иммунный ответ недостаточен, то вирус поражает эпителиальные клетки базального слоя кожных покровов или слизистых оболочек, встраивается в генетический аппарат с дальнейшим изменением работы этих структур. Клетки начинают активно делиться, разрастаться на ограниченном участке, внешне превращаясь в кондиломы.
Диагностика вируса
Алгоритм диагностики строится по следующему плану:
- При первичном обращении пациента к участковому врачу-терапевту или врачу общей практики, последний обязан выдать направление к профильным специалистам – акушеру-гинекологу, урологу, дерматовенерологу, онкологу;
- Осмотр разрастаний на гинекологическом кресле при хорошем освещении в большинстве случаев позволяет правильно осуществить постановку диагноза;
- Обязателен осмотр в зеркалах. Данная процедура позволит оценить состояния стенки влагалища и шейки матки;
- Производится забор смыва из шейки матки для выявления патологических клеток или проведения полимеразной цепной реакции (ПЦР), помогающая в постановке видовой принадлежности возбудителя.
На доклинической стадии применяют диагностическую пробу с 5% уксусной кислотой. Марлевую салфетку, смоченную раствором уксусной кислоты накладывают на исследуемые участки на 5–10 минут. При осмотре под лупой или кольпоскопии (осмотр входа во влагалище, стенок влагалища, влагалищной стенки матки посредством кольпоскопа) кондиломы визуализируются в виде мелких белых узелков.
Кольпоскопия дает наиболее полное представление о состоянии стенок влагалища и шейки матки. В процессе данной процедуры, возможно проведение биопсии (забор фрагмента ткани органа для микроскопического исследования). Взятие участка ткани осуществляется при подозрении на озлокачествление процесса, затем ежегодно – цитологическое исследование мазков с шейки матки.
При необходимости осмотра уретры прибегают к уретроскопии, что выполняется врачом-урологом. Если требуется аноскопия – осмотр заднего прохода — то прибегают к помощи таких специалистов, как хирург или проктолог. Также производится анализ крови на инфекции, передаваемые половым путем.
Методы лечения ВПЧ
Полностью элиминировать вирус папилломы человека из организма невозможно — можно только удалить вирусные кондиломы. Это облегчит состояние пациента, а также снизит риск заражения полового партнера. Имеется ряд методов терапии остроконечных кондилом, но все они имеют конкретные отрицательные стороны.
Наиболее частым методом в лечении является криодеструкция. На поверхность разрастаний наносят азот в жидком виде посредством ватного тампона или распылителя.
Эту процедуру повторяют каждые 2 недели до полного разрушения всех остроконечных бородавок. Процедура редко приводит к образованию рубцов, отличается низкой стоимостью.
В отдельных случаях после данной манипуляции, возможно развитие или гипер-, или гипопигментации.
СПРАВКА! Криодеструкция сопровождается выраженной болевой реакцией, так как не всегда представляется возможным сразу обработать всю пораженную поверхность.
Диатермокоагуляция — болезненный метод терапии, оставляющий после себя стойкие рубцы. Используется только для удаления одиночных кондилом.
Деструкция лазером производится с помощью углекислотного и неодимового ИАГ-лазеров (лазеров на иттрий-алюминиевом гранате). После удаления могут оставаться рубцы.
К медикаментозным методам относят:
- Кондилин. Основное действующее вещество Кондилина — подофиллотоксин — при местном использовании результатом является некроз и разрушение остроконечных бородавок. Преимущество данного метода — возможность самостоятельной обработки пораженных участков кожных покровов в доступных местах. Первую обработку проводит врач или медсестра, тем самым обучая пациента правильно использовать препарат. Наносят 2 раза в день на протяжении 3 дней, после делается 4-дневный перерыв. Длительность терапии — до 5 недель. Противопоказания: беременность, лактация, детский возраст, использование других лекарственных средств, содержащих подофиллин.
- Солкодерм. При нанесении кожа окрашивается в желтый цвет, после чего обработанные ткани подвергаются мумификации. Обработкой пораженных поверхностей занимается медицинский персонал. При необходимости манипуляцию повторяют через 4 недели. Использование данного лекарственного средства может сопровождаться сильным жжением и болевой реакцией, в ряде случаев может возникнуть гиперпигментация с образованием рубцов.
- Трихлоруксусная кислота. Применяется в концентрации 80–90%, наносится непосредственно на кондиломы. Её остатки удаляют при помощи талька или бикарбоната натрия. Если возникает необходимость, то лечение повторяют с интервалом в 1 неделю. Если после 6-кратной обработки остаются остроконечные кондиломы, то необходимо сменить метод лечения.
Лечение наростов народными средствами в домашних условиях
Папиллома вирус человека – это вирус, который способен в организме человека привести к малигнизации (перерождению в рак). Основой этого являются злокачественные (онкологические) клетки. Уничтожение или снижение активности этих клеток достигается путем воздействия препаратов гормонов, химиопрепаратов и других методов лечения. В связи с этим лечение должно иметь точную направленность.
Народные способы лечения не могут не только оказать нужного воздействия, но и обеспечить должного ожидаемого результата. Поэтому проведение терапии народными средствами нецелесообразно и может быть опасным из-за позднего начала лечения, которое обладает значительной эффективностью.
При обнаружении симптомов, которые могут свидетельствовать о возникновении остроконечных кондилом, рекомендуется обратиться к специалистам.
Особенности лечения у беременных
Во время беременности наблюдается иммунодефицит, что является триггером к рецидивированию остроконечных кондилом. Проводят симптоматическую терапию, направленную на поддержание иммунного статуса женщины. При наличии разрастаний их деструкцию проводят только в третьем триместре.
Для будущего малыша имеется опасность заражения вирусом при прохождении через родовые пути. Повышается риск кондиламотоза гортани при первом вдохе, проходя через пораженное влагалище. При такой локализации кондилом женщину родоразрешают путем кесарева сечения.
Важно!
При отсутствии кондилом в родовых путях, риск для малыша отсутствует.
После деструкции кондилом женщине необходимо пройти противовирусную терапию и выдержать срок перед новой беременностью.
Профилактика инфекции
Профилактика остроконечных кондилом включает в себя:
- соблюдение правил личной гигиены;
- наличие одного сексуального партнера;
- обязательное посещение врача при любых изменениях в здоровье;
- физиопроцедуры, закаливание, массаж;
- полноценный отдых;
- санаторно-курортное лечение;
- снизить количество стрессов;
- полноценное питание;
- избегать переохлаждений и перегреваний;
- достаточный сон (8 часов).
Остроконечные кондиломы – это та патология, которая поддается лечению. Но ВПЧ инфекция навсегда остается персистировать в организме человека. Её рецидивирование напрямую зависит от соблюдения всех профилактических мер.
Источник: https://vseopapillome.com/kondilomy/virus-u-zhenshchin-ot-chego-poyavlyaetsya.html
Что такое кандилома вирус, его причины, виды, фото и лечение
Кондилома – патологическое бородавчатое образование, поражающее кожный покров и слизистую оболочку, которое спровоцировано прогрессирующей вирусной инфекцией.
Зона поражения – половые органы. Заболевание наиболее распространено среди мужчин и женщин в возрасте от 18 до 35 лет. В большинстве случае прогнозы благоприятные при условии своевременно начатого лечения.
Что такое кандилома вирус?
Кондилома – доброкачественное образование, которое возникает из-за поражения вирусом папилломы человека, сокращенно ВПЧ.
Внешне образование выглядит, как небольшая бородавка, или скопление узелковых наростов телесного или розоватого оттенка. Локализуются кондиломы преимущественно на слизистой оболочке и коже гениталий, а также в области ануса.
Вирус папилломы человека очень распространен, согласно статистике на каждые 100 000 человек приходится 20-25 носителей этой инфекции. Его особенность заключается в том, что он может долгое время оставаться в организме человека не активным и не проявляться никакими симптомами, но при этом носитель может распространять инфекцию.
Заражение происходит в половине случаев при половом контакте, остальные 50% — бытовое, интранатальное и внутриутробное инфицирование.
Кондилома не является смертельным заболеванием, но может приводить к тяжелым осложнениям, вплоть до развития злокачественных образований. В некоторых случаях раку шейки матки у женщин предшествует заражение ВПЧ.
Однако, не все типы вируса, провоцирующего возникновение кондилом, несут в себе онкогенный потенциал. У 90% заболевших людей диагностированы папиллома вирусы 9 и 11 типов, которые не приводят к развитию рака.
Примечание! Вирус обнаруживается в кератоцитах, пораженная клетка может содержать от 50 до 200 копий. Исследователи разделили вирус на 27 типов.
Группы кондилом
Все типы были распределены в три группы, в зависимости от степени онкогенного действия:
- Наиболее высок риск развития рака при заражении вирусами типа 16, 18, 31, 33, 39, 50, 59, 64, 68, 70.
- Средняя степень риска при заражении ВПЧ 30, 35, 45, 52, 53, 56, 58.
- Низкая степень онкогенного действия у следующих типов: 3, 6, 11, 13, 32, 34, 40, 41, 42, 43, 44, 51, 61, 72, 73.
Важно! Ученые установили, что без предварительного заражения ВПЧ рак шейки матки не возникает. Поэтому, если диагностирован вирус даже самого низкого онкогенного типа, следует серьезно заняться лечением, чтобы предотвратить развитие раковых опухолей.
Причины возникновения
Кондиломы появляются в результате вирусной активности в переходном и плоском эпителии, представляя собой патологический нарост – доброкачественную опухоль. Образования могут срастаться, образуя конгломераты и поражать большие участки кожи, но также могут развиваться одиночно.
Инфицирование происходит в результате проникновения вируса в организм человека. Заболевание не передается воздушно-капельным или орально-фекальным путем.
Рассмотрим, как происходит передача инфекции от носителя к другому человеку:
- В большинстве случаев заражение происходит во время незащищенного полового контакта. Инфекция проникает в кровь через микротравмы половых органов.
- Вертикальный путь инфицирования – проникновение вируса из организма зараженной матери к эмбриону в период беременности.
- Ребенок может заразиться ВПЧ, проходя по инфицированным родовым путям.
- Вирус может проникать гемоконтактным методом – через зараженные инструменты для маникюра, бритву, шприц, при переливании крови.
- Бытовое заражение – результат контакта поврежденных кожных покровов или слизистой оболочки с предметами, которыми пользовался инфицированный человек. Например, использование чужого полотенца, зубной щетки, обуви, посуды.
Внимание! Контакт с источником или носителем инфекции не всегда провоцирует заражение, так как к вирусу восприимчивы только люди с ослабленной иммунной системой. В группе риска люди с иммунодефицитом.
Виды кондилом
Независимо от того, каким типом вируса вызвано заболевание, кондиломы разделяются на 2 разновидности:
- Плоские кондиломы – малозаметные кожные выросты с игольчатой, шершавой поверхностью, окрашены в розоватый, телесный или серый оттенок. Высота образования – до 2-3 мм, а диаметр колеблется от 2 до 8 мм. Плоские кондиломы, срастаясь, могут образовывать цельный конгломерат.
- Остроконечные кондиломы – выросты разных форм и размеров, отличаются от плоских тем, что у основания имеют тонкую ножку, а их поверхность морщинистая и пигментированная.
Выявление вируса у мужчин
С момента заражения ВПЧ до первых проявлений заболевания у мужчин, проходит от 30 до 90 дней. Болезнь может не проявляться десятилетиями, если иммунная система функционирует эффективно и сдерживает развитие вируса.
Однако, при снижении иммунитета могут проявляться первые признаки. У мужчин поражается слизистая оболочка и кожа пениса, а также прианальная область. Кондиломы могут быть болезненными, зудящими, выделять бесцветную жидкость с неприятным, кисловатым запахом.
Примечание! В редких случаях выросты образуются во рту. Кроме кожных проявлений может повышаться температура тела, присутствовать состояние вирусной интоксикации, слабость.
Как протекает заболевание у женщин?
Симптомы заражения у женщин практически не отличаются. Кондиломы образуются на внешних половых органах, поражают кожу и слизистую оболочку, а также распространяются в прианальную область.
Примечание! Особенность течения заболевания – выросты могут образовываться во влагалище, разрастаться на слизистой внутренних половых органов и вызывать эрозию шейки матки.
Методы диагностики
Диагностикой заболевания занимается врач, так как в домашних условиях определить особенности и тип вируса невозможно. В первую очередь производится визуальный осмотр, после чего врач назначает дальнейшие клинические исследования.
В обязательном порядке исследование ПЦР, чтобы выявить наличие вируса и определить его категорию, степени онкогенного риска.
Примечание! Проводится гистологическое исследование, чтобы исключить или подтвердить злокачественную природу образований. После диагностических мероприятий переходят к определению терапевтического курса.
Лечение кондилом
Терапия при обнаружении кондилом направлена на восстановление защитных функций организма и удаление образований.
Современные методики подразумевают эффективное удаление кондилом, а также надежную медикаментозную поддержку, однако, полностью уничтожить вирус в организме человека, как и предотвратить рецидив, медицина неспособна.
Медикаментозное лечение
После диагностики сразу же назначают препараты для стимуляции иммунитета, а также противовирусные лекарства. Дозировка и продолжительность курса определяется индивидуально. Кроме этого, показано местное лечение – применение мазей для устранения кондилом на коже.
Народные средства
Народная медицина бессильна в лечении ВПЧ, однако может использоваться в качестве дополнения к основному лечению.
Есть несколько растительных рецептов, которые способствуют быстрому устранению кондилом, стимулируют защитные механизмы и ускоряют восстановление:
- Местно применяют сок и спиртовую настойку чистотела. Растение ядовито в любом виде, поэтому важно согласовывать лечение и дозировку с врачом.
- Для укрепления иммунитета и результативной борьбы с вирусами применяют травяные настои – из крапивы двудомной, корня одуванчика, эхинацеи.
Важно! Рассчитывать на эффективность растительных средств и стопроцентное излечение, не следует! Народные средства могут производить терапевтический эффект только в комплексе с медикаментозной терапией и хирургическим удалением выростов.
Удаление
Удалять кондиломы обязательно – только противовирусное лечение не устранит кожные выросты. На сегодняшний день в медицине используется десяток методик удаления кондилом.
Рассмотрим наиболее эффективные из них:
- Хирургическое удаление – образование срезается скальпелем.
- Удаление радиоволновым методом – безболезненная процедура с минимальным риском осложнений.
- Лазерная терапия – эффективное и быстрое удаление наростов. Период восстановления до 14 дней.
- Прижигание – воздействие на пораженный участок кожи местными препаратами, вызывающими некроз тканей.
- Криодеструкция – замораживание папул с помощью жидкого азота, температура которого ниже -200 градусов.
Меры профилактики
Здоровому человеку предотвратить заражение вирусом папилломы вполне реально, если придерживаться 5 правил:
- Остерегаться половых контактов без использования барьерных контрацептивов.
- Соблюдать базовые правила личной гигиены.
- Заботиться об эффективности иммунной системы – вести здоровый образ жизни, соблюдать режим сна, сбалансировано питаться и избегать стрессов.
- Отказаться от косметических и медицинских манипуляций, если санитарные условия учреждения не соответствуют нормам, а инструменты не проходят должной обработки.
- Своевременно делать прививки. Вакцинация от ВПЧ не является обязательной и не включена в детский календарь прививок, вводится по желанию пациента или родителей.
Отметим! Кондиломатоз не является смертельным заболеванием, легко поддается лечению. Однако, осложнения от заражения вирусом могут иметь летальные последствия, именно поэтому крайне важно своевременно начинать терапию заболевания.
Практикующий врач—косметолог, дерматолог, венеролог, инфекционист, трихолог. Стаж 9 лет. Доктор высшей категории и специалист сайта skindiary.ru. Помогает людям при кожных заболеваниях, проблемах с ногтями и волосами, имеющих различную этиологию и генез.
Как выглядит кандилома вирус на фото и как лечить заболевание?
Ссылка на основную публикацию
Источник: https://skindiary.ru/novoobrazovaniya/borodavki/kak-vyglyadit-kandiloma-virus-na-foto-i-kak-lechit-zabolevanie.html
Кондиломы у женщин
Вирус кондиломы у женщин – инфекционное поражение кожи и слизистой оболочки, которое представляет собой мелкие одиночные и групповые разрастания, похожие на цветную капусту с ножками размером до 10 мм.
Кондиломы бывают плоские и остроконечные, в половине случаев инфекция передаётся бытовым путём, только определённая группа вирусов передаётся половым путём и вызывает разрастание остроконечных кондилом.
От того, как выглядят и каковы причины кондиломы у женщин, зависит их опасность и лечение.
Вирус папилломы человека (ВПЧ), вызывающий развитие кондилом, считается одним их самых распространённых, некоторые его формы передаются исключительно при половом контакте. Остроконечные кондиломы называются генитальными бородавками, поскольку в первую очередь появляются на половых органах.
Причины кондиломы у женщин
Сегодня известно больше ста видов вирусов, часть из которых обладает низкой онкогенной зависимостью и передаётся при тесном бытовом контакте, а часть – только половым путём и несёт серьёзную опасность для человека. Причём степень опасности по большей части зависит от того, как выглядит и каковы причины появления кондилом у женщин.
Причины диагноза кондиломы у женщин
- Общее нарушение гормонального фона.
- Ослабление иммунитета.
- Перегрев или переохлаждение.
- Беспорядочная половая жизнь.
- Несоблюдение правил личной гигиены.
- Нездоровый образ жизни.
Риск заражения острой кондиломой при половом акте составляет 75%, а лучшая защита от инфекции – презерватив.
Инфицирование может произойти и во время родов – заражённая мать может передать вирус ребёнку, что не менее опасно, чем в случае со взрослыми.
Симптомы кондиломы у женщин
Главный симптом – развитие небольших, до 10 мм, наростов в области паха, половых органов и анального отверстия.
При несвоевременном обращении к врачу существует вероятность распространения кондилом на шейку матки и слизистую оболочку мочеиспускательного канала. Риск развития злокачественной опухоли при наличии кондилом увеличивается в три раза.
Если появляются кондиломы в интимных местах у женщин – признаки этого заболевания практически отсутствуют, в более сложных и запущенных случаях наблюдается характерная симптоматика.
Симптомы кондиломы у женщин
- Развитие новообразований на слизистой оболочке половых органов.
- Неприятные ощущения при мочеиспускании.
- Кровянистые выделения в межменструальный период.
- Распространение наростов в область заднего прохода.
Лечение кондиломы у женщин
Лечение кондилом у женщин сводится к применению специальных антибактериальных препаратов, направленных на уничтожение ВПЧ в организме.
В случае, если приём лекарственных средств не даёт результатов, используется хирургическое удаление. Как лечить кондиломы у женщин, знает только врач.
Поэтому при малейших признаках заболевания нужно немедленно обращаться к венерологу, который и назначит курс лечения, соответствующий ситуации.
Источник: http://venerolog.su/virus-kondilomy/kondilomy-u-zhenshhin/

 Как диагностировать и лечить наросты
Как диагностировать и лечить наросты