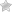Продолжительное время меланома считалась крайне редким заболеванием, которое сложно поддается диагностику и лечению.
Однако последние данные утверждают на то, что рост заболеваемости с каждым годом увеличивается на пять процентов. Эта тенденция может быть связано с разрушением озонового слоя или другими факторами внешней агрессии.
В любом случае, вопросы раннего выявления и излечения от меланомы являются одними из наиболее приоритетных в современной медицине.
Возможно, Вам будет интересно прочитать общую статью о меланоме. О причинах, диагностике и многом другом при этом заболевании написано в отдельной статье.
Подробнее
Группу риска составляют люди с белым цветом кожи, светлыми волосами и голубыми глазами. Длительное нахождение под солнцем способно привести к нарушению в процессе деления клеток кожи и выработки меланина. Только врач способен достоверно отличить родинку от опухоли. К симптомам, которые должны заставить обратиться к врачу, относят такие:
- Изменение формы родимого пятна.
- Уплотнение кожных покровов вокруг меланомы.
- Выпадение волос в области пятна.
- Зуд и другие патологические ощущения в области новообразования.
Даже современные специалисты находят логику в лечении при помощи народных средств. Чаще всего они действительно оказываются эффективными, но самолечением опасных для жизни патологий заниматься все же не стоит. При возникновении вышеуказанных симптомов, следует обратиться к специалисту.
на фото: Шишки хмеля
Меланома, которая переродилась из обычной родинки является очень опасным новообразованием. Одним из наиболее популярных средств в нетрадиционной медицине является настойка на основе хмеля. Необходимо залить цветки хмеля водой доведенной до кипения, после чего хорошо прокипятить на протяжении двух минут.
Это позволит уничтожить все возможные инфекции и вытянуть весь сок из растения. Дав остыть средству и процедив его через сито, необходимо принимать полученную жидкость по трети стакана несколько раз в день до еды. Пройдя курс лечения, который длится месяц, нужно использовать уже корневую часть растения.
Измельченные корешки нужно проварить на слабом огне в течение пяти минут, после чего дать остыть и тоже процедить через сито. Употреблять по одной четвертой стакана трижды в день перед приемом пищи. Этот этап лечения тоже длится примерно тридцать дней. Данная тактика позволяет укрепить иммунитет и уберечь себя от развития меланомы.
В случае уже диагностированного заболевания, и приема комбинированной терапии, необходимо информировать лечащего врача об используемых нетрадиционных методах.
При хирургическом иссечении опухоли, помимо пораженной ткани, удаляют и прилегающие участки кожных покровов и подкожной клетчатки. Нужно захватывать не менее пяти сантиметров видимых участков, жировых тканей, мышц и даже фасций. При подногтевой форме применяется экзартикуляция пальца по ближайшей фаланге.
Вовлечение ушных раковин предусматривает их удаление. Косметический эффект при борьбе с онкологическими болезнями является важным, но далеко не первостепенным. Участки деструкции опухоли говорят о прорастании в глубокие слои кожи и значительно ухудшает прогноз для выживаемости и трудоспособности пациента.
Выделяют несколько основных методов, которые применяются в современной практике:
- Простое удаление образования, которое выполняется под местным обезболиванием. Иссеченный материал подвергается гистологическому исследованию, а дефект ушивается внутрикожным швом при помощи атравматической нити.
- Широкое удаление применяется при рецидивных разрастаниях.
- Микрографическое иссечение используется при локализации в области лица и шеи.
- Ампутация конечностей применяется при проникновении опухоли в глубокие слои кожи, мышц, кости.
- Удаление регионарных лимфоузлов целесообразно при выявлении их поражения клеток меланомы, которые распространяются по лимфатическим сосудам.
Обычно назначается комбинированная терапия, которая включает оперативное вмешательство, химиопрепараты, радиотерапию, таргетную терапию. Поэтому после проведения операции необходимо продолжить другие мероприятия.
Особенностью данного вида онкологического процесса является его низкая чувствительность к воздействию при помощи радиации.
Хорошей эффективностью обладает назначение иммуномодулирующих средств, которых достаточно много как в народной медицине, так и в традиционной.
Основным методом лечения после хирургического, является таргетное воздействие на клетки меланомы. Даже запущенные стадии поддаются вполне успешному лечению и предупреждению развития метастазов. Применяемые препараты эффективны в отношении семидесяти клеточных штаммов опухоли и существенно улучшают прогноз.
Механизм действия заключается в нацеленном воздействии на паранеопластические клетки, подавление их деления и разрушение генетической информации. При этом, нормальные клетки не подвергаются разрушению. Уменьшение размеров, снижение активности деления и облегчение симптомов интоксикации — безусловно положительные эффекты в применении данной терапии.
Согласно данным, полученным во время клинических исследований, у семидесяти процентов больных удается добиться стабилизации заболевания при помощи моно- или комбинированной таргетной терапии. Разрабатываемые новые методики направлены на стимуляцию выработки антител к патологическим меланоцитам.
Новая эффективная методика, которая позволяет сохранить органы — это фотодинамическое лечение. Его суть заключается во внутривенном введении фотосенсибилизатора, который накапливается в клеточных структурах меланомы. Далее, фотолюминисценция позволяет выявить четкие границы разрастания, после чего лазерное воздействие на опухоль приводит к ее уничтожению.
Минусом является то, что данный вид лечения применяется в отношении процесса, который не достигает размеров больших чем десятикопеечная монета. В результате воздействия лазера выделяются свободные радикалы, которые разрушают клетки изнутри.
Существуют случаи лечения опухолей размером с ладонь, при котором длительность воздействия лучей лазера продолжалась до нескольких часов. Уникальным побочным эффектом, который до сих пор не удалось объяснить ученым, является воздействие этого метода на метастазы, когда разрушение материнской опухоли приводит к уменьшению вторичных очагов.
Медикаментозное лечение опухоли данного генеза является вторым самым эффективным способом, после хирургического иссечения. Ее смысл заключается в назначении цитостатических препаратов, которые препятствуют делению соматических клеток, к которым относятся и клетки опухоли.
К сожалению, помимо влияния на заболевание, оказывается негативный эффект на весь организм в целом. Высокая гепатотоксичность может привести к лекарственному гепатиту. Даже учитывая все побочные влияния, данный метод лечения считается эффективным и давно применяется в лечении различных онкологических новообразований.
Химиотерапия при меланоме также может снизить болезненные симптомы и продлить жизнь неизлечимым пациентам.
Терапия производится циклами, каждый из которых длится несколько недель. Потом организму дают немного отдыха для восстановления, а затем продолжают терапию.
Электропорация — новая разработка ученых, которая обеспечивает доставку химиотерапевтических средств при помощи электрических волн непосредственно в паранеопластические клетки, что предупреждает повреждение здоровых тканей и улучшает прогноз. В целом, эта терапия позволяет уменьшить размеры опухоли и предупредить возникновение метастазов.
Возникновение невусов — нередкое явление. Оно может быть как врожденным, так и приобретенным. Чаще всего они возникают в период полового созревания, что индуцировано гормональной перестройкой.
Специалисты считают, что риск перерождения этих родимых пятен достаточно велик, в связи с чем, следует превентивно удалять родинки и невусы, которые подвергаются постоянной травматизации. Изменение формы, цвета или появление мокнущей поверхности — плохие признаки.
При их возникновении необходимо максимально быстро обратиться к онкологу.
Всегда проще предупредить развитие патологии, чем заниматься ее лечением. А так как основные причины развития опухоли известны медицине, то разработан и перечень мероприятий для профилактики:
- Загорать нельзя под прямыми лучами солнца, лучше использовать зонт или лежать под рассеивающим лучи материалом.
- Ограничение времени пребывания на солнце — важный компонент в профилактике. Загорать можно до девяти часов утра и после пяти часов вечера. Солнце в этот период времени является менее опасным и с меньшей вероятностью вызовет нарушения в генетическом коде меланоцитов.
- Нельзя забывать, что нахождение в воде не уберегает от воздействия ультрафиолета, а только создает эффект лупы, через которую его действие только усиливается.
- Использование солнцезащитного крема позволяет частично нивелировать агрессивное воздействие солнечного излучения.
- Посещать дерматолога необходимо раз в пол года, это позволит контролировать состояние родинок и предупредить развитие метастазов, которые возникают на очень ранних этапах меланомы.
- Родимые пятна в области бюстгальтера, ремня или на шее часто подвергаются травматизации, а этот процесс нередко приводит к малигнизации. В связи с чем, удаление хирургическим путем позволяет предупредить нежелательный результат.
Ниже видео от Елены Малышевой, которое расскажет о лечении меланомы:
Источник: https://ProtivRaka.su/zlokachestvennye-opuholi/kak-lechit-melanomu.html
Методы лечения меланомы кожи
879
Тщательный осмотр с особым вниманием к коже, регионарным лимфатическим узлам и подкожно-жировой клетчатке является наиболее важным элементом обследования пациента с впервые диагностированной первичной меланомой кожи. На окружающей первичную опухоль коже посредством внимательного осмотра, а в подкожно-жировой клетчатке между первичной опухолью и регионарными лимфатическими узлами путем пальпации следует искать сателлитные и транзитные метастазы. Следует тщательно пропальпировать регионарные лимфатические узлы на предмет признаков метастазов.
Важен тщательный дерматологический осмотр: как минимум у 5% пациентов с впервые диагностированной меланомой при внимательном изучении будут обнаруживаться другие опухоли кожи — вторичная меланома, базальноклеточный рак или плоскоклеточный рак.
В отсутствие каких-либо физикальных признаков или жалоб, указывающих на регионарные или отдаленные метастазы, начальное обследование пациентов с первичной инвазивной меланомой величиной свыше 1 мм может ограничиваться стандартной обзорной рентгенографией органов грудной клетки и функциональными пробами печени, включая активность лактатдегидрогеназы (ЛДГ).
Если результаты этих исследований в норме, то дополнительные исследования в предоперационном периоде необязательны, особенно у пациентов с благоприятными характеристиками первичной опухоли. Если при этих исследованиях имеются какие-либо отклонения или на основании симптоматики есть подозрение на наличие метастазов, то рекомендуется проведение дополнительных диагностических визуализирующих исследований согласно обнаруженным изменениям.
Для пациентов с подозрительной пальпируемой аденопатией с помощью ультразвукового исследования (УЗИ) можно определить размер и строение регионарных лимфатических узлов, а также обеспечить цель для тонкоигольной аспирационной биопсии.
Подозрительные признаки со стороны лимфатических узлов включают утрату ими нормальной овальной формы до более округлого контура, нарушение или изменение морфологии ворот лимфатического узла, утолщение коркового слоя и очаговые эхо-сигналы низкой интенсивности с повышенной васкуляризацией.
Хотя УЗИ и тонкоигольная аслирационная биопсия (ТАБ) лимфатического узла иногда могут быть эффективны в выявлении скрытых узловых метастазов, их чувствительность ограничена.
Если ТАБ под УЗИ-контролем дает положительный результат, то еще сохраняется возможность для биопсии сторожевого лимфатического узла и для выполнения хирургом лимфаденэктомии соответствующей группы лимфатических узлов.
Однако ультразвуковое исследование может не выявлять изменений у значительной доли пациентов со скрытым поражением лимфатических узлов. Отрицательный результат УЗИ в предоперационном периоде не заменяет биопсии сторожевого лимфатического узла в отношении установления стадии опухоли у пациентов с первичной опухолью толщиной > 1 мм.
Если имеется подозрение на отдаленные метастазы на основании имеющихся симптомов, изменений на обзорной рентгенограмме органов грудной клетки или функциональных проб печени, существует несколько дополнительных диагностических методов исследования, которые могут оказаться эффективны. Метастазы меланомы в печень часто являются гиперваскуляризированными, в их выявлении может оказаться эффективной артериальная фаза компьютерной томографии (КТ).
Магнитно-резонансная томография (МРТ) может быть эффективна в диагностике печеночных метастазов, метастазы меланомы склонны к усилению на Т1-взвешенных изображениях. У пациентов с диагностированными метастазами в паховые лимфатические узлы КТ органов малого таза может использоваться для исследования подвздошных лимфатических узлов.
Стандартная сцинтиграфия костей может помочь при подозрении на метастазы в кости скелета.
Наконец, позитронно-эмиссионная томография (ПЭТ) или сочетания ПЭТ-КТ могут быть эффективны для диагностики слабовыраженных изменений, отмечаемых на обычной компьютерной томографии.
Позитронно-эмиссионная томография также способна выявлять дополнительные очаги метастазов, которые в случае обычной КТ могут быть пропущены.
Как и с другими визуализирующими методами исследования, имеются ограничения в разрешении ПЭТ-КТ; есть вероятность, что образования размером меньше 7 мм будут пропущены при использовании этого метода. Роль ПЭТ-КТ при меланоме проясняется, и по этой причине ее лучше всего использовать у пациентов со специфическими диагностическими проблемами, а не для рутинного скрининга.
Картирование лимфатических сосудов и биопсия сторожевых лимфатических узлов были внедрены в практику в прошедшее десятилетие и уже значительно повлияли на хирургическую тактику в отношении первичной меланомы. Изначально описанная Мортоном и др. (Morton) лимфаденэктомия сторожевых лимфатических узлов является высокоточным, минимально инвазивным методом выявления пациентов с первичной меланомой, у которых имеются клинически скрытые метастазы в лимфатические узлы. Методика основывается на общепринятой на сегодняшний день гипотезе, что метастазы меланомы в лимфатические узлы, прежде чем распространиться на другие регионарные несторожевые лимфатические узлы, попадают в сторожевые через выносящие лимфатические сосуды. Большинство экспертов рекомендуют проводить картирование лимфатических сосудов и лимфаденэктомию сторожевых лимфатических узлов в качестве методов установления стадии опухоли у пациентов с меланомой I или II стадии, если первичная опухоль у них имеет как минимум 1 мм в толщину либо если она тоньше, когда опухоль обладает признаками высокого риска, например изъязвлена или имеет IV или V уровень Кларка. Состояние лимфатических узлов обладает значимым прогностическим и клиническим применением. Пациенты, у которых обнаруживаются метастазы в лимфатические узлы, классифицируются как страдающие меланомой III стадии. Стандартная терапия заключается в лимфаденэктомии соответствующего бассейна лимфатических сосудов, и у таких пациентов рассматривается необходимость выполнения системной адъювантной терапии. Знание о состоянии лимфатических узлов также важно для правильной стратификации пациентов, включаемых в клинические испытания. В целом картирование лимфатических сосудов и биопсия сторожевых лимфатических узлов используется у большинства пациентов с меланомами T1b, Т2, Т3 или Т4 и клинически отрицательными регионарными лимфатическими узлами, поскольку частота осложнений вмешательств на сторожевых лимфатических узлах низка и при этом приобретается ценная информация. Мортон с коллегами опубликовали результаты рандомизированного проспективного исследования 1269 пациентов с меланомами промежуточной толщины (1,2-3,5 мм). Они продемонстрировали, что биопсия сторожевых лимфатических узлов обеспечивает важную прогностическую информацию и выявляет пациентов с узловыми метастазами, у которых лечение можно улучшить с помощью лимфаденэктомии. Это первое рандомизированное исследование, в котором непосредственно оценивалась значимость в отношении установления стадии биопсии сторожевых лимфатических узлов и которое подтвердило важность выявления клинически скрытых (микроскопических) метастазов как предвестника продолжительности жизни. Примерно у 16% пациентов, имевших метастазы в лимфатические узлы, исследователи выявили медиану на 16 месяцев раньше в группе, подвергшихся биопсии сторожевых лимфатических узлов, по сравнению с группой, в которой использовалась тактика «наблюдения и выжидания». В группе биопсии сторожевых лимфатических узлов их состояние было наиболее значимым предвестником продолжительности жизни при многофакторном анализе. Эти результаты подтверждаются другими анализами, в которых изучали именно прогностическую значимость биопсии сторожевых лимфатических узлов. Использование биопсии сторожевых лимфатических узлов обладает значительными преимуществами. Она обеспечивает превосходную прогностическую информацию; пациенты, у которых в лимфатических узлах отсутствуют метастазы, могут точно классифицироваться, не прибегая к полной лимфаденэктомии, как пациенты с низким риском. Пациенты с положительным результатом биопсии сторожевых лимфатических узлов могут подвергаться полной лимфаденэктомии и рассматриваются в отношении назначения адъювантной терапии или включения в клинические испытания.
Многочисленные крупные исследования пациентов, подвергшихся биопсии сторожевых лимфатических узлов, демонстрируют, что устранение метастазов в регионарных лимфатических узлах достигает превосходных результатов как в группе пациентов с наличием в них метастазов, так и без таковых. Рутинное применение биопсии сторожевых лимфатических узлов в качестве метода установления стадии опухоли позволяет более точно стратифицировать пациентов, включаемых в клинические испытания адъювантной системной терапии.
Понятие сторожевого лимфатического узла в настоящее время является прочно устоявшимся и должно использоваться у всех пациентов, страдающих мела-номой, когда информация о стадии опухоли будет полезна в установлении стадии и планировании лечения.
Каждый случай первичной меланомы требует широкого местного иссечения опухоли для ее устранения. Величина удаляемых здоровых тканей должна быть привязана к толщине опухоли и анатомической локализации меланомы. Десятки лет назад все меланомы иссекались в пределах 4-5 см здоровых тканей. Ряд проспективных, рандомизированных хирургических испытаний ясно показал, что уменьшение объема удаляемых здоровых тканей безопасно и применимо для всех первичных меланом. В рамках World Health Organization Melanoma Programme (Программа по меланоме Всемирной организации здравоохранения) было рандомизировано 612 пациентов с первичной меланомой менее 2 мм в толщину для хирургического лечения с удалением в пределах 1 см или 3 см здоровых тканей. Две рандомизированных группы не имели существенных различий по частоте местного рецидивирования или по 10-летней выживаемости. Таким образом, удаление опухоли в пределах 1 см здоровых тканей считается соответствующим при всех меланомах Т1 (1 мм) и во многих случаях меланом Т2 (1,01-2,0 мм). В рамках Intergroup Melanoma Surgical Trial (Межгрупповое испытание хирургического лечения меланомы) было рандомизировано 740 пациентов с меланомами промежуточной толщины (1,0-4,0 мм) для определения того обстоятельства, является ли радиальный край резекции в 2 см эквивалентным в отношении выживаемости и частоты местного рецидивирования радиальному краю в 4 см. Пациенты с меланомами, расположенными на туловище или на коже проксимальных частей конечностей (n=468), рандомизировались для выполнения резекции в пределах 2 см или 4 см здоровых тканей. Пациентам, которым выполняли резекцию в пределах 2 см, с меньшей вероятностью требовалась трансплантация кожи, и они не испытывали уменьшения общей продолжительности жизни или частоты местного рецидивирования, по сравнению с пациентами, у которых опухоль иссекалась в пределах 4 см здоровых тканей. Была обнаружена связь между изъязвлением первичной опухоли и значительным увеличением частоты местного рецидивирования. Среди всех рандомизированных пациентов частота местного рецидивирования составила 6,6% для всех случаев изъязвленных меланом против 1,1% для всех случаев неизъязвленных меланом. Томас и др. (Thomas) опубликовали результаты рандомизированного контролируемого испытания, проведенного в Великобритании, в котором пациенты с меланомами толще 2 мм рандомизировались по группам для проведения резекции в пределах либо 1 см, либо 3 см здоровых тканей. Вмешательство на регионарных лимфатических узлах не позволялось. В исследовании у 453 пациентов опухоль была иссечена в пределах 1 см, а у 447 пациентов — в пределах 3 см здоровых тканей. Было зафиксировано 168 случаев локально-регионарных рецидивов у пациентов в группе резекции в пределах 1 см, по сравнению со 142 в группе резекции в пределах 3 см здоровых тканей (отношение рисков 1,26; 95% доверительный интервал 1-1,59; p = 0,05); большая часть рецидивов в обеих группах были узловыми, а не местными. Таким образом, пациенты с резекцией опухоли в пределах 1 см здоровых тканей имели существенно более высокий риск локально-регионарного рецидива, по сравнению с пациентами, подвергшимися резекции в пределах 3 см здоровых тканей, однако общая продолжительность жизни была одинаковой в обеих группах. При совместном анализе результатов этих двух исследований можно сказать, что широкое иссечение в пределах 2 см здоровых тканей является соответствующим для меланом с промежуточной толщиной (Т2 и Т3). Исследований для определения соответствующей величины резекции в пределах здоровых тканей для меланом Т4 (свыше 4 мм) не проводилось. Ретроспективное исследование University of Texas M.D. Anderson Cancer Center (Андерсоновский онкологический центр при Техасском университете) не обнаружило различий в частоте местного рецидивирования или выживаемости у пациентов с меланомой Т4, которые подвергались резекции в пределах менее 2 см здоровых тканей, по сравнению с теми, кто подвергался радиальной резекции в пределах более 2 см здоровых тканей. Таким образом, складывается впечатление, что отсутствуют преимущества при удалении тканей более чем на 2 см у пациентов с толстыми меланомами. На рис. 10.2 показан алгоритм принятия решения о хирургическом лечении меланом I и II стадии. Рис. 10.2. Хирургическое лечение меланомы I и II стадии. Примечание: СЛУ — сторожевой лимфатический узел, КЛСБСЛУ — картирование лимфатических сосудов и биопсия сторожевого лимфатического узла; ШМИ — широкое местное иссечение. Сторожевые лимфатические узлы следует оценивать на нескольких уровнях и с помощью иммуногистохимических методов. У всех пациентов с метастазами в лимфатические узлы или меланомой толщиной свыше 4 мм следует рассматривать применение интерферона или клиническое испытание системной адъювантной терапии Пациенты с резектабельным регионарным поражением (метастазы в регионарных лимфатических узлах или метастатическое поражение, ограниченное транзитными образованиями) должны подвергаться хирургическому удалению опухоли для местного устранения опухоли и вероятного излечения. Пациенты с метастазами в лимфатических узлах должны подвергаться формальной анатомической лимфаденэктомии как стандартному методу лечения. Количественное определение ценности полной лимфаденэктомии у пациентов с метастазами в лимфатических узлах осуществляется в рамках рандомизированных клинических испытаний. Ограниченные транзитные метастазы следует удалять в пределах здоровых тканей. У пациентов с меланомой IV стадии хирургическое лечение обычно ограничивается паллиативными целями в отношении специфических, симптоматических поражений, хотя в литературе имеются редкие сообщения об увеличении продолжительности жизни после резекции солитарных метастазов. Рекомендуются клинические испытания системной терапии для пациентов с меланомой III и IV стадии. На рис. 10.3 показан алгоритм принятия решения относительно лечения меланом III и IV стадии. Рис. 10.3. Хирургическое лечение меланомы III и IV стадии. Примечание: У всех пациентов с III и IV стадиями следует рассматривать системную терапию. Одобряется участие в клинических испытаниях. Лучевую терапию следует рассматривать у пациентов с более чем 4 лимфатическими узлами, пораженными метастазами, или внеузловым распространением Риск рецидива у пациентов с хирургически излечимой меланомой связан с гистологическими характеристиками меланомы на момент ее проявления, особенно толщиной опухоли, наличием изъязвления и наличием метастазов в лимфатических узлах. Распространенными локализациями локально-регионарных рецидивов являются места вблизи ложа удаленной опухоли и регионарные лимфатические узлы.
Распространенные локализации отдаленных метастазов включают кожу и подкожно-жировую клетчатку на отдалении от первичной опухоли, отдаленные лимфатические узлы и легкие.
Реже первые рецидивы могут вовлекать печень, головной мозг и кости.
Меланома может иметь непредсказуемый характер метастатического распространения и может распространяться в необычные места, например желудочно-кишечный тракт.
Источник: https://medbe.ru/materials/kozha-rakovye-opukholi-i-melanomy/metody-lecheniya-melanomy-kozhi/
Лечение меланомы: как лечить меланому? Симптомы, иммунотерапия при меланоме, таргетная терапия
Меланома — самый агрессивный вид рака кожи. Безусловно, ультрафиолетовое излучение активно способствует её появлению, но она может возникнуть и на тех участках, куда солнечные лучи не попадали.
Несмотря на то, что она прогрессирует активнее остальных видов рака кожи, существуют специфичные препараты, которые помогают лечить меланому и справляться с ней.
А на ранних стадиях число окончательно выздоровевших людей приближается к 100 процентам.
Как лечат меланому на разных стадиях?
Стадия 0 (in situ): меланома находится только в верхних слоях кожи. Полное выздоровление наступает практически в 100 процентах случаев. После иссечения меланомы и небольшого количества здоровой кожи вокруг, возможно, врач рекомендует ежегодно посещать дерматолога и ежемесячно проводить самообследование на наличие подозрительных родинок и увеличенных лимфоузлов.
Зачем нужны дальнейшие проверки? Чтобы поймать меланому, вернувшуюся вокруг шрама, распространившуюся в лимфоузлы или другие части тела, а также новую меланому совсем в другом месте.
Как проводить ежемесячное самообследование?
- Разденьтесь и встаньте перед большим зеркалом в хорошо освещённой комнате. Возьмите в руке зеркало поменьше и исследуйте лицо, а также рот и уши.
- С помощью маленького и большого зеркал осмотрите затылок, уши и шею. Осмотрите руки со всех сторон, кожу между пальцами и под ногтями, а также подмышки.
- С помощью обоих зеркал исследуйте плечи, верхнюю часть спины и рук, поясницу, ягодицы, кожу между ними и задние части обеих ног.
- Сядьте и исследуйте свои ноги, лодыжки, стопы, кожу между пальцами ног и под ногтями. С помощью зеркала исследуйте гениталии.
Стадия меланомы 1 или 2A: толщина опухоли меньше 4 мм, без изъязвления, или толщина меньше 2 мм, но с изъязвлением. Одна только операция приводит к излечению в 70–90 процентах случаев.
На стадии IA человек должен в течение первого года 2–4 раза посетить врача, затем доктор может рекомендовать ежегодный осмотр. Также каждый месяц пациент должен проводить самообследование. Если меланому обнаружили на стадии IB, то дерматолога нужно посещать каждые 3 месяца в течение 3 лет.
Затем каждые полгода в течение 2 лет. Самообследование также необходимо. Если врач посчитает нужным, он изменит эти рекомендации.
Стадия 2B или 2C: толщина опухоли 2,1–4 мм, есть изъязвление, или толщина больше 4 мм, но нет изъязвления. После удаления опухоли рецидив случается у 40–70 процентов пациентов.
Тем, у кого риск таких последствий высок, обычно рекомендуется лечение меланомы 2 стадии интерфероном альфа-2b, однако рекомендация не строгая, так как действенность этого препарата вызывает некоторые сомнения, а побочные эффекты возникают нередко.
После операции или окончания лечения меланомы 2 стадии к врачу нужно приходить каждые 3–6 месяцев в течение 2 лет, затем каждые 3–12 месяцев в течение 2 лет, потом ежегодно. Самообследование также необходимо. Врач, кроме прочего, может назначить регулярное прохождение компьютерной томографии.
Стадия 3: раковые клетки есть в лимфатических протоках, окружающих опухоль, или прилежащих лимфоузлах. Дополнительная терапия крайне рекомендуется, так как больше чем в половине случаев меланома возвращается. Иммунотерапия интерфероном альфа-2b снижает риск рецидива.
Она может усилить иммунный ответ так, чтобы организм лучше боролся с клетками опухоли. Лечение меланомы 3 стадии длится до 12 месяцев (делаются подкожные инъекции).
Однако не во всех руководствах можно встретить такую рекомендацию из-за того, что интерферон нередко провоцирует гриппоподобные симптомы (жар, боль в мышцах и суставах, усталость, потерю аппетита), подавленное состояние и др.
После удаления раковых клеток меланомы 3 стадии осмотр у врача нужно приходить каждые три месяца в течение трёх лет, затем — каждые полгода в течение 2 лет. Если у доктора возникнут какие-то подозрения, он попросит сделать анализ крови, пройти компьютерную томографию или ультразвуковое исследование.
Стадия 4: метастазы есть в более отдалённых частях тела (обычно это удалённые лимфоузлы, лёгкие, печень, мозг, также нередко встречаются метастазы меланомы в костях).
Существуют разные способы лечения меланомы на 4 стадии, но все они преследуют одну цель — продлить жизнь человека, насколько это возможно, и сохранить её качество, справляясь с симптомами. Благодаря лечению раковые клетки погибают или их рост на время останавливается.
Для этого могут использоваться иммунотерапия, таргетные препараты, операции, лучевая или химиотерапия.
На 4 стадии нет чётких рекомендаций по лечению злокачественной меланомы, так как у всех методов есть свои достоинства и недостатки, к тому же проявления болезни и пожелания у каждого пациента свои и при выборе терапии отталкиваться необходимо от этого.
Химиотерапия меланомы
Химиотерапия убивает раковые клетки или подавляет их рост. Однако она менее эффективна, чем иммунотерапия и таргетная терапия, поэтому используется реже (обычно при маленьких опухолях).
В основном применяются препараты дакарбазин, темозоломид, цисплатин, винбластин и кармустин. Например, одна из схем лечения меланомы химиотерапией включает цисплатин, винбластин и дакарбазин.
Другая — цисплатин, дакарбазин, кармустин и тамоксифен (по некоторым данным, последний препарат можно не включать в эту схему).
Есть также основания полагать, что препараты карбоплатин и паклитаксел в комбинации с сорафенибом имеют хороший эффект, к тому же они менее токсичны, чем дакарбазин.
Из-за химиотерапии обычно ухудшаются анализы крови, появляется диарея, боль во рту, усталость, выпадают волосы. Если первичная опухоль находится на руке или ноге, то врач может предложить регионарную (местную) химиотерапию — когда препарат не циркулирует по организму, а попадает только в конечность. Такая процедура проводится под общей анестезией.
Хирург помещает трубку в сосуд, который проводит кровь в руку/ногу и из неё. Трубки подсоединяются к машине, которая вводит необходимые препараты вместе с подогретой кровью, через короткое время кровоток восстанавливается. Также к этой смеси можно добавить кислород и тогда процедура займёт около часа.
Очевидный плюс такого подхода в том, что химиопрепараты не воздействуют на весь организм человека, поэтому побочных эффектов не так много: боль в области введения трубок, потеря волос на руке или ноге, покраснение и отёк конечности примерно через 48 часов после лечения, затем кожа может стать коричневой, иногда отёк сохраняется достаточно долго, также может возникнуть атрофия мышц.
Если в необычном месте в конечности появилась боль, необходимо сразу сказать врачу: это может оказаться тромб.
Операция при меланоме
Операция иногда нужна, если меланома распространилась на каком-то ограниченном участке, и опухоль или метастазы можно вырезать. Это нередко позволяет не только продлить жизнь на месяцы и годы, но и уменьшить боль из-за опухоли, например, если она в лёгком или мозге.
Варианты хирургического лечения меланомы:
- Простое и широкое иссечение опухоли. Обычно применяются при небольших меланомах. Хирург удаляет злокачественное новообразование и небольшое количество тканей вокруг него.
- Операция Мооса в настоящее время применяется редко, как правило, если меланома находится на лице. Опухоль удаляют послойно, каждый удаленный слой изучают под микроскопом. Когда опухолевые клетки перестают обнаруживаться в образце, считается, что меланома удалена полностью.
- Ампутация. К ней прибегают, если меланома находится на пальце и успела прорасти глубоко в ткани.
- Лимфодиссекция — удаление ближайших лимфатических узлов, в которые распространились опухолевые клетки.
- При метастазах меланомы во внутренних органах хирургия малоэффективна.
Лучевая терапия
Если при меланоме метастазы образовались в мозге, их не очень много, и их не убрать хирургическим путём, можно прибегнуть к лечению лучевой терапией.
Лучше всего использовать радиохирургию (например, «Гамма-нож»), то есть сфокусированный пучок излучения.
Из побочных эффектов обычно — покраснение кожи и боль на том её участке, где проходили лучи, там же начинают выпадать волосы, но затем они отрастают.
Современные методы лечения меланомы в Москве
Меланома — относительно редкий, но очень агрессивный, самый смертоносный тип рака кожи. В ней быстро возникают новые мутации, за счет которых опухоль может выработать устойчивость к химиопрепаратам в течение 6 месяцев. Ученые постоянно ищут более эффективные новые методы лечения меланомы.
Большие надежды возлагаются на иммунотерапию, таргетные препараты. В Европейской клинике для пациентов доступны наиболее современные препараты для лечения меланомы, зарегистрированные на территории России.
Мы можем организовать для онкологических больных участие в клинических испытаниях новых препаратов — иногда это становится последней надеждой, когда все доступные препараты не принесли эффекта.
Иммунотерапия меланомы
Препараты, использующиеся для иммунотерапии помогают иммунной системе бороться с раковыми клетками, стимулируя или усиливая её. Эти препараты входят в группу ингибиторов иммунных контрольных точек (ниволумаб, пембролизумаб, ипилимумаб). Они очень эффективны при мутации гена BRAF, в некоторых случаях их используют вместе с лечением меланомы химиотерапией.
К сожалению, у этих препаратов могут быть серьёзные побочные эффекты. Из-за ниволумаба и пембролизумаба иммунная система может атаковать свои же ткани. Это вызывает сыпь, гепатит и колит (как следствие — диарею или кровотечение), воспаление лёгких, кожи, почек, органов эндокринной системы. Меньше чем в 5 процентах случаев симптомы могут быть жизнеугрожающими.
Поэтому даже о небольших побочных эффектах стоит говорить врачу.
Ипилимумаб менее эффективен, чем ниволумаб и пембролизумаб. Обычно его используют в паре с ниволумабом. Среди побочных эффектов — колит, сыпь, гепатит, воспаление органов эндокринной системы. Это случается у 5–30 процентов пациентов.
Интерлейкин–2 также может применяться для иммунотерапии. На такое лечение меланомы ответ лучше всего у людей с метастазами в мягких тканях и лёгких. Этот препарат вводят подкожно или внутривенно, в том числе с помощью капельницы.
Необходимо сказать, что интерлейкин–2 ещё менее безопасен, чем другие препараты.
Почти у половины пациентов снижается давление, примерно у трети возникает рвота, диарея, олигурия (уменьшенное выделение мочи), также человек становится подверженным различным инфекциям, появляются гриппоподобные симптомы и диарея. Такая терапия может довести до реанимации.
Поэтому чтобы лечиться интерлейкином–2, исследование функции лёгких должно дать хороший результат, как и магнитно-резонансная томография головного мозга, электрокардиография с нагрузкой; почки и печень также должны работать хорошо.
В качестве иммунотерапии иногда используется и интерферон.
Таргетная терапия
Примерно в половине случаев при меланоме с метастазами в гене BRAF обнаруживается мутация. В этом случае эффективны препараты вемурафениб, дабрафениб и траметиниб. Они относятся к группе ингибиторов протеинкиназы. Благодаря им опухоль может уменьшиться, но, к сожалению, в дальнейшем она продолжит расти.
Чаще всего дабрафениб назначают вместе с траметинибом. Среди побочных эффектов этой комбинации — жар, сыпь, усталость, отклонения в анализах печени.
При приёме вемурафениба может развиться другой рак кожи (он хорошо лечится простым удалением меланомы), также в некоторых случаях возникает светочувствительность кожи, боль в суставах, усталость, зуд, выпадение волос.
Наблюдение за пациентом после лечения меланомы и других видов рака кожи
Если лечение злокачественной меланомы закончилось успешно, и наступила стойкая ремиссия, у пациента остается повышенный риск меланомы или других злокачественных опухолей в будущем. Поэтому после выписки из больницы нужно обязательно наблюдаться у врача.
Частота визитов к онкологу зависит от стадии меланомы. Вам могут назначить осмотры через каждые 3–12 месяцев. Если рак не возвращается, и всё в порядке, перерывы между осмотрами можно увеличить. Во время приема врач осматривает кожу, ощупывает лимфатические узлы.
В Европейской онкологической клинике для своевременной диагностики злокачественных опухолей кожи применяется современная диагностическая система из Германии «ФотоФайндер».
Обследование может включать рентгенографию, компьютерную томографию.
Стоимость лечения меланомы в Москве
Стоимость лечения меланомы и консультации зависит от площади, расположения и стадии опухоли, выбранной клиники. В Европейской онкологической клинике лечение проводится по современным протоколам, на уровне лучших зарубежных онкологических центров. Мы можем предложить технологии и препараты, которые не доступны в государственных клиниках. Цены лечения меланомы:
Широкое иссечение новообразований кожи— 55 400 руб.
Проведение иммунотерапии — от 150 000 руб.
В Европейской онкологической клинике вы можете получить квалифицированную помощь. Наши врачи не только имеют большой опыт, но и постоянно обновляют свои знанию, следят за последними рекомендациями в дерматоонкологии. Вы можете быть уверены, что получите самую совершенную на сегодняшний день помощь.
Запись
на консультацию
круглосуточно
Источник: https://www.euroonco.ru/oncodermatology/melanoma/lechenie-melanomy
Как и при каких условиях полностью лечат меланому
Меланома представляет собой злокачественный процесс, который распространяется на кожные покровы. Заболевание распространяется достаточно быстро и склонно к метастазированию. Эта статья посвящена рассмотрению того, можно ли вылечить меланому и какие способы ее лечения существуют.
Поддается ли меланома лечению
Меланома излечима, но, как и все онкологические заболевания, наибольшие шансы на выздоровление больного есть в том случае, если патологический процесс был выявлен на начальной стадии (нулевой и первой). В этом случае наблюдается 99% выживаемости, то есть пациенты выздоравливают полностью.
После перехода меланомы на вторую стадию шансы на выживание сокращаются до 40%. Связано это с ранним метастазированием. При злокачественном процессе кожных покровов на второй стадии присутствует высокий риск прорастания метастазов в лимфоузлы.
Если заболевание было диагностировано на третьей стадии, то только 24% больных выживают в течение 5 лет. При четвертой или терминальной стадии меланомы прогноз резко негативный, что связано с формированием вторичных очагов патологии в головном мозге, печени, легких. Процент выживаемости – не более 7-10%.
Чем более запущена стадия заболевания у пациента, тем больше методов включает терапия.
Методы лечения меланомы
При выявленной меланоме пациенту могут назначить следующие методы лечения:
- хирургический. Способ предусматривает удаление злокачественного новообразования, при необходимости – вместе с окружающими тканями или частью тела;
- комбинированный. Такой метод также включает в себя хирургическое вмешательство, но перед операцией или после нее проводится химиотерапия и облучение.
На ранних стадиях онкологического заболевания кожи обычно достаточно оперативного вмешательства. Запущенные случаи требуют комплексного подхода.
Хирургическая операция
Меланому удаляют с помощью стандартных хирургических приборов или современного лазерного оборудования. Применение такого метода оправдано на ранних стадиях.
- Опухолевые новообразования небольшой толщины иссекают вместе с незначительным количеством окружающих их здоровых тканей.
- Перед оперативным вмешательством обязательно проводят осмотр кожных покровов, осуществляют забор и исследование крови, по возможности проводят биопсию подозрительных участков кожи, а также лимфатических узлов.
- Операции при меланоме проводятся одним из перечисленных способов:
- простое иссечение. Метод подходит, если новообразование имеет небольшие размеры. Опухоль и небольшой объем окружающих здоровых тканей вырезают и зашивают рану;
- широкое иссечение. В этом случае опухоль удаляют вместе со значительным количеством кожных покровов, которые окружают ее. Раневая поверхность может быть значительной, поэтому в отдельных случаях может потребоваться пересадка участка здоровой кожи;
- ампутация. К подобному методу хирургического лечения прибегают в том случае, если меланома располагается на пальце верхней или нижней конечности. В таком случае требуется полное удаление органа.
Если опухоль метастазировала в близлежащие лимфатические узлы, то требуется и их удаление.
Удаление меланомы лазером возможно только в том случае, если ее размер не превышает 0,5 см.
Иммунотерапия
Иммунотерапия – это способ предотвращения рецидива и усиления положительного результата, достигнутого после хирургической операции. Пациенту назначают медикаменты, которые активизируют защитные способности организма.
При меланоме этот метод нужен при таких показаниях:
- отсутствие противодействия росту раковой опухоли со стороны клеток лимфатической системы;
- период реабилитации после хирургического вмешательства;
- агрессивный рост меланомы;
- профилактика рецидива.
Иммуномодуляторами, которые применяют при меланоме, являются:
- Кейтруда. Подходит для метастазирующей меланомы, при неоперабельной форме опухолевого новообразования;
- Опдиво;
- Дабрафениб.
Иммунотерапия – дорогостоящее мероприятие. Итоговая стоимость зависит от длительности лечения и конкретного используемого препарата. Цена 50 г препарата может варьироваться от 2000 до 5000 долларов.
Лучевая терапия
Лучевая терапия при меланоме – компонент симптоматического лечения. Этот метод применяют для того, чтобы снизить риск рецидива после удаления лимфатических узлов, а также в том случае, если оперативное вмешательство не может быть проведено.
Облучение может быть контактным и бесконтактным. Сегодня чаще всего применяется протонная терапия, суть которой заключается в действии частиц, имеющих положительный атомный заряд.
Преимуществом протонной лучевой терапии является то, что на пораженные участки приходится наибольший заряд, при этом здоровые ткани не затрагиваются.
Химиотерапия
Химиотерапия предусматривает введение в организма больного препаратов, которые отличаются агрессивным действием по отношению к клеткам раковой опухоли. Эти средство принимают перорально или же их вводят внутривенно.
Химиопрепараты оказывают влияние на весь организм и отрицательно отражаются на многих органах и системах, то есть имеют огромный перечень побочных эффектов. К ним можно отнести тошноту и рвоту, образование ран во рту, боли в мышцах, выпадение волос.
Наиболее распространенными препаратами, которые используются при химиотерапии меланомы, являются Ипилимумаб, Паклитаксел, Ервой, Дакарбазин.
Дозировка и длительность лечения определяются врачом и зависят от состояния больного и динамики злокачественного процесса.
Можно ли навсегда избавиться от злокачественного новообразования кожи
Меланома – опасное злокачественное новообразование, которое быстро растет и метастазирует. Именно поэтому больных интересует вопрос, можно ли полностью и навсегда избавиться от этой патологии.
Это возможно при раннем обнаружении новообразования и своевременно начатом лечении. Запущенные формы вызывают серьезные нарушения в организме и формирование вторичных очагов, что делает полное излечение невозможным.
Народные методы
Использовать при злокачественной опухоли кожи народные методы можно исключительно в качестве дополнительных способов и только с согласия врача.
Народная медицина предлагает такие способы лечения меланомы, как:
- мазь из гриба-веселки. Существует мнение, что этот вид гриба способствует выработке специальных клеток в организме человека, которые уничтожают раковую опухоль. Чтобы приготовить мазь, нужно взять гриб, просушить, измельчить в порошок при помощи кофемолки. 20 г полученного сырья смешать с 200 г прополисного масла (концентрация – 10%). Последний продукт также готовят самостоятельно. Для этого 10 г прополиса измельчают блендером, ставят на водяную баню, чтобы получилась вязкая масса. Далее смешивают продукт пчеловодства с 90 г мягкого сливочного масла, оставляют на водяной бане еще на 15 минут, помешивая, затем убирают с огня, процеживают через сложенный в несколько слоев бинт, охлаждают. Полученную мазь наносят на область новообразования 2 раза в день на полчаса;
- свекольный сок. Полезно пить сок, выжатый из свежего овоща, особенно в период лучевой терапии, после удаления меланомы. Рекомендуется пить по 600 мл сока натощак. Нельзя пить его сразу после отжима, он должен постоять 2-3 часа в холодильнике;
- кашица из корня лопуха. Нужно вымыть корневища, высушить, измельчить на терке. Кушать по столовой ложке массы ежедневно.
Следует учесть, что многие растения, использующиеся в рецептах против меланомы, являются ядовитыми. Именно поэтому начинать фитотерапию ни в коем случае нельзя без предварительной консультации с врачом.
Профилактика меланомы
Чтобы снизить риск образования злокачественной опухоли кожи, следует прислушаться к таким рекомендациям:
- необходимо защищать кожу от агрессивного действия ультрафиолетовых лучей. Важно избегать нахождения на открытом солнце в период его наибольшей активности – с 11 утра до 16 вечера. Люди со светлой кожей и веснушками должны особенно внимательно отнестись к защите кожи, так как они находятся в группе риска;
- важно вести здоровый образ жизни, отказаться от вредных привычек;
- необходимо принимать лекарственные препараты исключительно по назначению врача, отказаться от бесконтрольного применения любых медикаментов;
- следует избегать контакта с вредными химическими веществами;
- необходимо постоянно укреплять иммунную систему;
- при наличии крупных родинок, возвышающихся над поверхностью кожи, надо оберегать их от травмирования, постоянно следить за их состоянием.
Своевременная диагностика – важнейшее условие, которое позволит вылечить заболевание и сохранить жизнь пациента. Так как меланома является агрессивным новообразованием, важно вовремя начать лечение.
Источник: https://dermatologiya.su/onkologiya/mozno-li-vylecit-melanomu

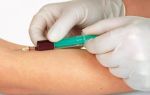
 Рис. 10.2. Хирургическое лечение меланомы I и II стадии. Примечание: СЛУ — сторожевой лимфатический узел, КЛСБСЛУ — картирование лимфатических сосудов и биопсия сторожевого лимфатического узла; ШМИ — широкое местное иссечение. Сторожевые лимфатические узлы следует оценивать на нескольких уровнях и с помощью иммуногистохимических методов. У всех пациентов с метастазами в лимфатические узлы или меланомой толщиной свыше 4 мм следует рассматривать применение интерферона или клиническое испытание системной адъювантной терапии Пациенты с резектабельным регионарным поражением (метастазы в регионарных лимфатических узлах или метастатическое поражение, ограниченное транзитными образованиями) должны подвергаться хирургическому удалению опухоли для местного устранения опухоли и вероятного излечения. Пациенты с метастазами в лимфатических узлах должны подвергаться формальной анатомической лимфаденэктомии как стандартному методу лечения. Количественное определение ценности полной лимфаденэктомии у пациентов с метастазами в лимфатических узлах осуществляется в рамках рандомизированных клинических испытаний. Ограниченные транзитные метастазы следует удалять в пределах здоровых тканей. У пациентов с меланомой IV стадии хирургическое лечение обычно ограничивается паллиативными целями в отношении специфических, симптоматических поражений, хотя в литературе имеются редкие сообщения об увеличении продолжительности жизни после резекции солитарных метастазов. Рекомендуются клинические испытания системной терапии для пациентов с меланомой III и IV стадии. На рис. 10.3 показан алгоритм принятия решения относительно лечения меланом III и IV стадии.
Рис. 10.2. Хирургическое лечение меланомы I и II стадии. Примечание: СЛУ — сторожевой лимфатический узел, КЛСБСЛУ — картирование лимфатических сосудов и биопсия сторожевого лимфатического узла; ШМИ — широкое местное иссечение. Сторожевые лимфатические узлы следует оценивать на нескольких уровнях и с помощью иммуногистохимических методов. У всех пациентов с метастазами в лимфатические узлы или меланомой толщиной свыше 4 мм следует рассматривать применение интерферона или клиническое испытание системной адъювантной терапии Пациенты с резектабельным регионарным поражением (метастазы в регионарных лимфатических узлах или метастатическое поражение, ограниченное транзитными образованиями) должны подвергаться хирургическому удалению опухоли для местного устранения опухоли и вероятного излечения. Пациенты с метастазами в лимфатических узлах должны подвергаться формальной анатомической лимфаденэктомии как стандартному методу лечения. Количественное определение ценности полной лимфаденэктомии у пациентов с метастазами в лимфатических узлах осуществляется в рамках рандомизированных клинических испытаний. Ограниченные транзитные метастазы следует удалять в пределах здоровых тканей. У пациентов с меланомой IV стадии хирургическое лечение обычно ограничивается паллиативными целями в отношении специфических, симптоматических поражений, хотя в литературе имеются редкие сообщения об увеличении продолжительности жизни после резекции солитарных метастазов. Рекомендуются клинические испытания системной терапии для пациентов с меланомой III и IV стадии. На рис. 10.3 показан алгоритм принятия решения относительно лечения меланом III и IV стадии. 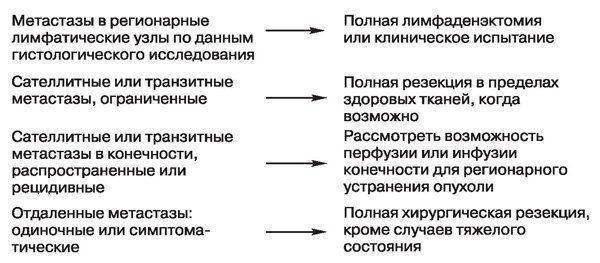 Рис. 10.3. Хирургическое лечение меланомы III и IV стадии. Примечание: У всех пациентов с III и IV стадиями следует рассматривать системную терапию. Одобряется участие в клинических испытаниях. Лучевую терапию следует рассматривать у пациентов с более чем 4 лимфатическими узлами, пораженными метастазами, или внеузловым распространением Риск рецидива у пациентов с хирургически излечимой меланомой связан с гистологическими характеристиками меланомы на момент ее проявления, особенно толщиной опухоли, наличием изъязвления и наличием метастазов в лимфатических узлах. Распространенными локализациями локально-регионарных рецидивов являются места вблизи ложа удаленной опухоли и регионарные лимфатические узлы.
Рис. 10.3. Хирургическое лечение меланомы III и IV стадии. Примечание: У всех пациентов с III и IV стадиями следует рассматривать системную терапию. Одобряется участие в клинических испытаниях. Лучевую терапию следует рассматривать у пациентов с более чем 4 лимфатическими узлами, пораженными метастазами, или внеузловым распространением Риск рецидива у пациентов с хирургически излечимой меланомой связан с гистологическими характеристиками меланомы на момент ее проявления, особенно толщиной опухоли, наличием изъязвления и наличием метастазов в лимфатических узлах. Распространенными локализациями локально-регионарных рецидивов являются места вблизи ложа удаленной опухоли и регионарные лимфатические узлы.